TÁMOP-4.1.2.E-13/1/KONV-2013-0012
"Sporttudományi képzés fejlesztése
a Dunántúlon"
- -> Tananyagfejlesztés
- -> Kézikönyv a gyógytestnevelés...
- -> 6.
6.
6. A gerinc felépítése és gyermekkori betegségei
- 6.1. A gerinc felépítése, mozgásai és fejlődése
- 6.2. A helyes testtartás
- 6.3. Gerincvédelem gyermekkorban
- 6.4. A helyes állás oktatása
- 6.5. A helytelen testtartások
- 6.6. Scoliosis
- 6.7. Scheuermann-féle betegség (osteochondorosis juvenilis dorsi)
- 6.8. Lumbago, ischias, discus hernia (porckorongsérv)
- 6.9. Extensios ágyéki és csípőkontraktúra
- 6.10. A gerincfejlődési rendellenességek
- 6.11. A nyaki gerincszakasz felépítése és gyermekkori betegségei
- 6.12. A vállöv és a felső végtag felépítése és gyermekkori betegségei
- 6.13. A mellkas felépítése és gyermekkori betegségei
- 6.14. A csípőízület felépítése és gyermekkori betegségei
- 6.14.1. A csípőízület (articulatio coxae) felépítése
- 6.14.2. Gyermekkori csípőízületi betegségek
- 6.14.2.1. A veleszületett csípőficam és dysplasia (alulfejlettség) (47. ábra)
- 6.14.2.2. Athritis transitorica coxae (átmeneti csípőízületi gyulladás)
- 6.14.2.3. Perthes-kór (Legg-Calvé-Perthes-betegség)
- 6.14.2.4. Epiphyseolisis capitis femoris – coxa vara adolescens (serdülőkori combfejelhalás)
- 6.14.2.5. A lábak befelé vagy kifelé fordulása
- 6.14.2.6. A csípőbetegségek differenciáldiagnosztikája
- 6.15. A térdízület felépítése és gyermekkori betegségei
- 6.16. A láb felépítéses és gyermekkori betegségei
6.1. A gerinc felépítése, mozgásai és fejlődése
A gerincet (columna vertebralis) 33-35 szabálytalan alakú csontok hozzák létre, ezek a csigolyák (vertebra). Közülük 24 valódi csigolya, és 9-11-et pedig álcsigolyának nevezünk. (A valódi csigolyák önálló csontok, az álcsigolyák fejlődésük folyamán először önállóak, majd egymással összenőve a gerinc alsó részén található keresztcsontot és farokcsontot alkotják.)
A csigolyákat csoportokba oszthatjuk (11. ábra):
- 7 db nyakcsigolya (vertebra cervicalis)
- 12 db hátcsigolya (vertebra thoracicae)
- 5 db ágyékcsigolya (vertebra lumbalis)
- 5 db keresztcsonti csigolya (vertebra sacralis)
- 3-5 db farokcsigolya (vertebra coccygealis)
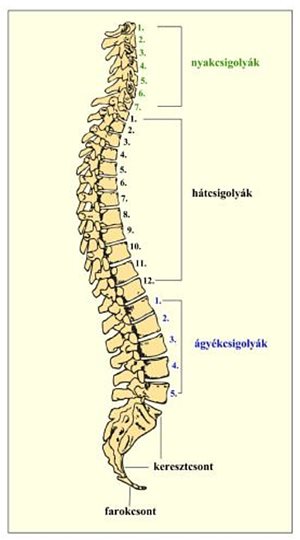
11. ábra: A csigolyák csoportjai
(Forrás:
http://tudasbazis.sulinet.hu/hu/termeszettudomanyok/biologia/emberi-test/a-torzs-csontjai/a-gerinc-szakaszai
, 2015. február 18.)
Az öt keresztcsonti csigolya összecsontosodva egységes csontot hoz létre, ez a keresztcsont (os sacrum), a farokcsigolyák összecsontosodása után kialakuló csont a farokcsont (os coccygis).
A csigolyák részei (12. ábra):
A csigolyák azonos fő részekből épülnek fel, ezek az alkotórészek kisebb módosulásokkal minden csigolyán megtalálhatók, és ez alól kivételt csak az első- (atlas) és a második nyaki csigolyák (axis) képeznek:
- csigolyatest (corpus vertebrae): elől helyezkedik el;
- csigolyaív (arcus vertebrae): a testtől hátrafelé húzódik;
- a test és az ív között létrejövő nyílás (foramen vertebrale = csigolya lyuk);
- az egymás alatt elhelyezkedő csigolyák nyílásai a gerinccsatornát alkotják, melyben a gerincvelő található.
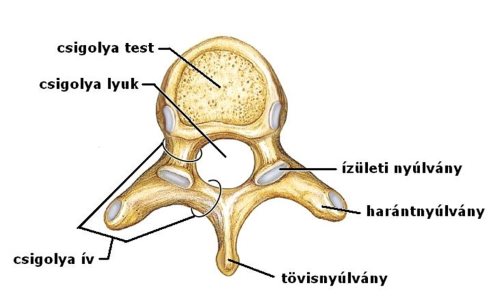
12. ábra: A csigolya részei
(Forrás: http://anatomia.uw.hu/ora-017/ora-017.htm, Letöltés: 2015. február 15.)
A csigolyák nyúlványai (12. ábra):
- tövisnyúlvány (processus spinosus): a csigolyaívről hátrafelé húzódik;
- ízületi nyúlvány (processus articularis superior et inferior): minden csigolyán 4 található (2 felfelé és 2 lefelé tekint), melyekkel a szomszédos csigolyák egymáshoz ízesülnek;
- harántnyúlvány (processus transversus): a csigolyaívről oldalirányban húzódnak.
A szomszédos csigolyák ízülettel kapcsolódnak egymáshoz, az ízfelszínek az ízületi nyúlványokon vannak. Két szomszédos csigolya teste között porckorong (discus intervertebralis) található, melynek külső kemény porcos-kötőszövetes (anulus fibrosus), valamint belső kocsonyás része van (nucleus pulposus). (13. ábra)
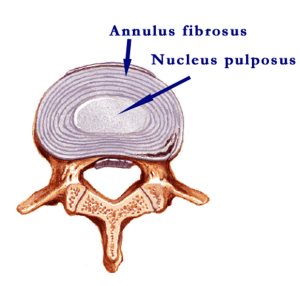
13. ábra: A porckorongok szerkezete
(Forrás: http://www.porcpotlas.hu/hu/porckorong.html, Letöltés: 2015. február 18.)
Kóros körülmények között, ha a porckorong külső rostos része sérül, a belső rész kitüremkedik, s így porckorongsérv jön létre. Az előboltosuló porckorong nyomhatja magát a gerincvelőt vagy valamelyik gerincvelői ideget, mely erős fájdalommal, bénulással járhat.
A gerinc görbületei
A gerincnek oldalnézetben kéttős „S” alakú élettani/fiziológiás görbülete van a sagittalis síkban (14. ábra):
- nyaki és ágyéki szakasz - előredomborodik (lordosis)
- háti és keresztcsonti szakasz - hátradomborodik (kyphosis)
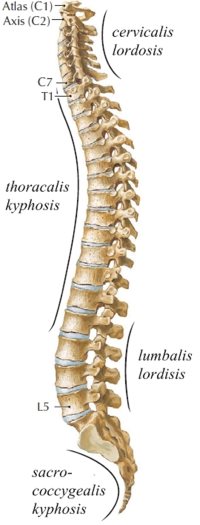
14. ábra: A gerinc fiziológiás görbületei
(Forrás: http://gerinces.hu/2012/10/17/a-gerinc-anatomiaja/, Letöltés: 2015. február 18.)
A frontalis síkú elhajlás kórós/patológiás görbület, melyet scoliosisnak nevezünk. (A scoliosis a gerinc oldalirányú elhajlása és torsioja.)
A gerinc mozgásai
Bár a szomszédos csigolyák egymáshoz képest kis elmozdulást végezhetnek, összességében a gerincen jelentős kiterjedésű mozgások jöhetnek létre:
- előre és hátrahajlás (flexio ventralis et dorsalis vagy anteflexio és retroflexio): a legnagyobb hajlítás a nyaki és ágyéki szakaszon van;
- oldalhajlás (lateralflexio jobb- és bal oldalra);
- rotációs mozgás (torsio, illetve jobb és baloldali rotatio): a saját tengely körüli csavarodásból áll, leginkább gátolt az ágyéki szakaszon, nagyobb a háti szakaszon, de legnagyobb fokú a nyakon;
- rugózó mozgás (a porckorongok révén): járás, futás és ugrálás közben csökkenti a koponya, illetve az agyvelő rázkódását.
A gerincgörbületek kialakulása
A születés után a gerinc oldalnézetből is csaknem teljesen egyenes, majd a mozgásfejlődés egymást követő szakaszaiban (a kúszás, mászás, ülés, állás és az önálló járás elsajátításával) az első életévekben fokozatosan kezdenek kialakulni. Az elsőként megjelenő gerincgörbület a nyaki homorulat, mely a hason fekvő helyzetben történő fejemelésekkel jelenik meg, és a kúszás és mászás során tovább alakul a feszítő nyakizmok erősödésével. Az ülés a háti domborulat megjelenésének ingere, és a két lábra állás pedig az ágyéki homorulat kialakulásához vezet. Iskolaérett korra minden élettani görbület jól vizsgálható, és elsősorban álló helyzetben a legkifejezettebbek, és az egyénre jellemző testtartás is ebben az életkorban kezd automatizálódni. (Tóth, 2000)
A testtartás fejlődése együtt megy végbe az egész szervezet fejlődésével, változása pedig végigkíséri az egész életünket. (Gárdos-Mónus, 2003)
6.2. A helyes testtartás
A helyes testtartás a gerinc élettani görbületeinek harmonikus kombinációja, s ennek az akaratlagos beállítási, illetve szükség esetén korrigálási képessége. Ehhez feltételt jelent a gerinc normális anatómiai adottsága és a testtartás dinamikus elemeinek (izomzat) funkcionális hatékonysága. A helyes testtartást az egyensúly megtartásához szükséges minimális izomerő- és energiafelhasználás jellemzi.
Seyffarth szerint „a jó testtartást a helyes egyensúly jellemzi”, amely tudatunktól függetlenül, a tartási reflexek segítségével úgy jön létre, hogy a megfelelő izomcsoportokat működtetik.
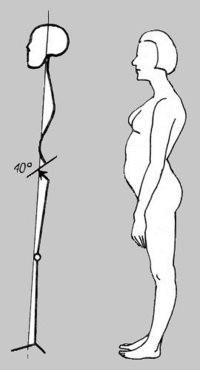
A helyes testtartás fontos statikai feltétele a medence helyes dőlésszöge oldalnézetben a vízszintes síkhoz mérve (átlagosan 55-60 fok). (15. ábra) A medence dőlésszöge befolyásolja a felette elhelyezkedő gerincgörbületek alakját, ami közvetlen hatással van a testtartásra. Ezért a medence helyzetének beállítási képessége a helyes testtartás oktatásának és elsajátításának első feladata. (Tóth, 2001)
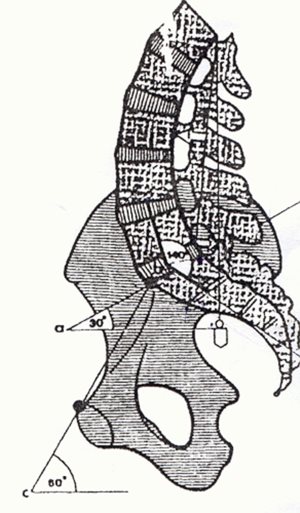
15. ábra: A medence élettani dőlésszöge: 60 fok
(Forrás: http://www.nyf.hu/torna/node/9, Letöltés: 2015. február 20.)
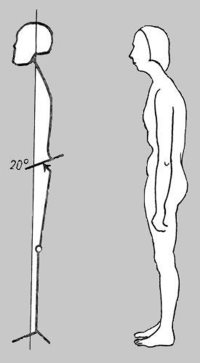
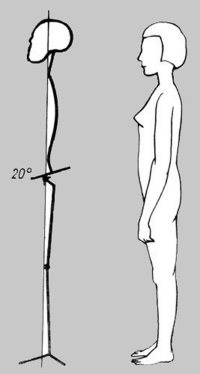
A helyes testtartás szubjektív megítélésében a fej és a nyaki gerincszakasz helyzete is fontos szerepet játszik. A normális és harmonikus (fiziológiás) nyílirányú görbületű gerinc mellett a fej tartása akkor tekinthető helyesnek, ha a processus mastoideuson (csecsnyúlvány) áthaladó frontalis sík a súlyvonalhoz közel, a nagyízületek (a váll- és csípőízületek) közepén halad át. (Gárdos-Mónus, 2003.)
Biomechanikailag helyes testtartásról akkor beszélünk, ha az ízületi tokok és szalagok feszülése a fiziológiásnak megfelelő, a tartásért felelős izmok harmonikus együttműködése miatt az izomzat erőkifejtése minimális, mindezek következtében az ízületi felszínek terhelése egyenletes. Oldalnézetből az egyes szegmentumokon áthaladó súlyvonal egybe esik a testet elülső és hátulsó félre osztó frontális síkkal. Az egyes testrészek egymás fölötti elhelyezkedése, vagyis a testtartás akkor ideális, ha ez a vonal áthalad a fejtetőtől indulva a fülön át, a másodiktól az ötödik nyakcsigolya testén, majd a vállon áthaladva végighalad a másodiktól az ötödik ágyékcsigolya testén is. Ezután áthalad a második keresztcsigolya előtt elhelyezkedő súlyponton, a combfej középpontja mögött, a térdízület középpontja előtt, végül a külboka előtt az alsó ugróízületen áthaladva éri el a talajt. (E-Életmód prevenciós program, http://www.nyf.hu/torna/node/9, 2015. február 20.) (16. ábra)
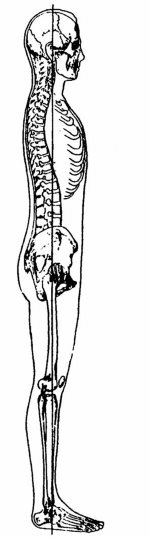
16. ábra: A biomechanikailag helyes testtartás
(Forrás: http://www.nyf.hu/sites/www.nyf.hu.torna/files/kepek/2.jpg, Letöltés:
2015. február 20.)
6.3. Gerincvédelem gyermekkorban
A felnőttkori gerincbántalmak már gyermekkorban megalapozódhatnak, és főleg a mindennapi élet testtartási és mozgási szokásai befolyásolják a gerinc állapotát. A helytelen testtartás és a gerincpanaszok összefüggésének felismerése, a különböző testhelyzetek porckorongra gyakorolt hatásának tudományos bizonyítása az 1960-as évek végén Svédországban indította el azokat a csoportos foglalkozásokat, amelyek a „gerinciskola” elnevezést kapták. Magyarországon is létezik alsó tagozatos gyermekek számára összeállított gerinciskola program, melynek neve; „Porci Berci barátokat keres”. A program lényege, hogy a résztvevők megérezzék és megtanulják a gerinc számára kedvező testtartást, és a gerincet tehermentesítő és stabilizáló gyakorlatokat, és megértsék ezek fontosságát. „Hinnünk kell, hogy a gyermekeket meg kell és meg lehet tanítani gerincvédő mozgásra, testtartásra és életmódra! Türelemmel és kitartással képessé kell tenni, hogy felismerje a helytelen és helyes testtartási és mozgásformák közötti különbséget, saját testtartását korrigálni tudja.” (Tóth, 2000, 55. old)
6.3.1. A gerincvédelem szempontjai óvodáskorban
A gyermekeknek 3-4 éves korban általában még gerinckímélő mozgási szokásaik vannak, és az első negatív változás az iskolakezdés idejére esik. Az óvodai gerinciskola programok összeállításának jellemzői:
- A foglalkozásokat játékos bevezetéssel célszerű kezdeni, melynek célja a vidám légkör megteremtése, a kreativitás fejlesztése, és a koordináció javítása. A bevezető játékokban jelenjenek meg a gerincspecifikus mozgásformák.
- Ebben az életkorban az izomzat (korai) funkciózavarát az egyes izmok vagy izomcsoportok hiányos együttműködése okozza, ezért a funkcionális gyakorlatokkal ezeknek az izmoknak a koordinációját célozzuk a sokoldalú, játékos fejlesztés révén.
- A foglalkozások fontos része a magatartás tréning. A magatartási szokások közül a helyes előrehajlás, emelés, teherhordás, ülés, lefekvés, felkelés technikája. A legjobb módszer az utánzás, ami a bemutatás helyességét, hitelességét tételezi fel.
- A lazítási technikák alkalmazása során fontos tapasztalás a saját test ellazításának érzékelése. Fontos az a tény, hogy a pszichés érzékenység az izomzat feszültségi állapotával szorosan összefügg. A feszültség leépítésének lehetőségei között a gyermekek számára a mozgás a legjobb módszer, mely során a természetes mozgásszükséglet kielégítését támogatjuk. A foglalkozások végén alkalmazott lazító gyakorlatoknak egyszerűeknek, és könnyen megtanulhatónak kell lenniük.
- A foglalkozások elméleti része általában a játékos bevezetés után következik, és könnyen érthető, tanulható részekből áll. Az elméleti ismeretek átadásánál nagyon fontos a vizuális megjelenés, és a tapintható szemléltető eszközök használata. A képek, rajzok használata mellett a figyelem lekötését szolgálják a bábokkal történő magyarázat.
- A gerinc alakjának, helyzetének érzékeltetéséhez a gyermekek a szomszédjuk hátán tapinthatják a csigolyák tövisnyúlványait. A legfontosabb ismeret az egyenes és a hajlott gerinc tapintási és vizuális különbsége a különböző testhelyzetekben és mozgás közben.
- A következő foglalkozás keretein belül megtanulhatják a gyerekek a helyes ülés szabályait. A helyes technikát háromféle ülőtartásban kell gyakorolni: passzív ülőtartás (széken ülés háttámlának dőlve), aktív ülőtartás (asztal mellett ülve, étkezésnél), és talajon való ülés esetén.
- A harmadik foglalkozáson az előrehajlás és emelés szabályainak ismertetése javasolt. Ezeket a mozgásformákat az összepakolás során lehet gyakoroltatni. A mozdulat szabálya: tartsd egyenesen a hátad, guggolj le, egyenes törzzsel állj fel!
- A negyedik foglalkozáson a helyes teherhordás megtanulása a feladat. A bábok bemutatják a különböző teherhordási technikákat (egyik kézben, mindkét kézben, háton, has előtt, fejen stb.), a gyermekek pedig megfigyelik és értékelik eközben a gerinc alakját. A megbeszélés után a helyes technika gyakorlása következhet különböző tárgyak cipelésével.
A program hatékonyságát támogatja a szülők, és a család bevonása az utolsó foglalkozásra, melyen a szülők is megismerhetik a gerincvédelem szempontjait.
6.3.2. A gerincvédelem szempontjai iskolás korban
Az iskolába kerülés - az ülő életmódra neveléssel - a gerincre nézve kedvezőtlen hatással bír. A serdülőkort megelőző időszakban az intenzív növekedés és az ezzel párhuzamosan nem megfelelően edzett törzsizomzat miatt a mozgásszervek legtöbb veszélynek kitett területe a gerinc. „A gerincvédelem ebben az időszakban az aktív helyes testtartás megtanítását, a testtartás értékelési és korrigálási képességeinek fejlesztését jelenti, s mindezt a lehető legtöbb mozgáslehetőség biztosítása mellett kell elérni.”
Az iskolai életforma - gerincre nézve - kedvezőtlen ténye, hogy a gyerekek napi 6-7 órát töltenek ebben a testhelyzetben, és az iskolai bútorok nem mindig megfelelőek, ami miatt az ülő testhelyzet igen nagy igénybevételt jelent a gerinc számára.
A helyes ülés oktatása
A helyes ülés lényege a medence enyhe előrebillentésével az élettani görbületeinek kialakítása és megtartása. Miközben a medence enyhén előrebillen, a mellkas enyhén megemelkedik, ami a légzést kedvezően befolyásolja. Ebben a helyzetben a nyaki szakasz egy kissé kiegyenesedik (Brügger-féle „fogaskerék modell). A helyes ülőtartás mellett is gondolni kell arra, hogy hosszú távon ez a testhelyzet is megterhelést jelent a gerinc számára, ezért megfelelő gyakorisággal meg kell szakítani, és ülőhelyzetet kell váltani vagy tehermentesítő helyzetet kell felvenni. A helyes ülő tartás sem mozdulatlan állapot, hanem ún. labilis egyensúlyi helyzet, melyet egyensúlyozó mozgásokkal lehet fenntartani, és a „dinamikus ülés” fogalma meríti ki.
6.4. A helyes állás oktatása
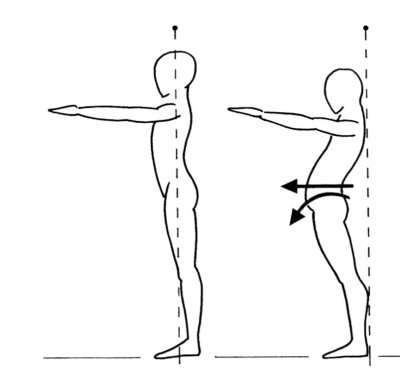
A helyes testtartás beállítására, megtanítására mind álló, mind ülő testhelyzetben jól használható a „marionett-bábu módszer”: képzeletben a koponyához rögzített zsinórt felfelé húzzuk, amivel a nyaki gerinc kissé megnyúlik, ezt követi a mellkas megemelkedése, majd a medence enyhe előrebillenése automatikusan beállítja a helyes tartást. (A Brügger-féle „fogaskerék modell” fordított sorrendű alkalmazása.) (Tóth, 2000)
6.5. A helytelen testtartások
A helyes és a helytelen testtartás megfogalmazása nehézségekbe ütközik, és többféle szemlélet létezik. A legegyszerűbb megfogalmazás szerint azonban tágabb értelemben azt mondhatjuk, hogy a helytelen testtartás az, ami a normálistól, a helyestől többé vagy kevésbé eltér, beleértve az egészen enyhe eltéréseket és a kóros elváltozásokat is.
Szűkebb értelmezésben helytelen testtartáson az olyan funkcionális tartási eltéréseket értjük, amelyeknél nem találunk kóros csontrendszeri elváltozásokat. Vagyis a helytelen testtartások elsősorban izomeredetűek, és elkülönítjük a deformitástól, a testforma kóros elváltozásától, amikor a csontrendszerben már irreverzibilis alaki eltérések vannak. Ez utóbbiak ugyanis ortopédiai kezelés igényelnek. (Gárdos-Mónus, 2003)
A helytelen tartás a gerinc sagittalis irányú alakváltozásai révén jön létre. Kialakulása a hát- és a törzsizomzat csökkent teherbíró képességével függ össze, de a helyes tartáshoz szükséges akaraterő hiánya és pszichés tényezők is szerepet játszanak a meglétében. (Vízkelety szerk., 2002)
A szakirodalom a helytelen tartásnak általában négy típusát különbözteti meg:
- Domború hát: A háti kyphosis fokozott, ráterjed az ágyéki szakaszra is, és egy kifotikus görbületet mutat.
- Fokozott kifolordotikus hát: mind a háti kyphosis, mind az ágyéki lordosis fokozottabb a fiziológiásnál.
- Nyerges hát (lordotikus tartás): csak az ágyéki lordosis fokozódott.
- Lapos hát: A fiziológiás háti kyphosis és ágyéki lordosis csökkent, esetenként teljesen hiányzik, és ennek következtében a hát lapossá, és a gerinc egyenessé válik.
(Gárdos-Mónus, 2003)
A helytelen tartáson belül további differenciálásra van szükség, amellyel az a cél, hogy az enyhébb tartási rendellenességek felismerhetőek legyenek, és a nagy számú előfordulása miatt a tanórai foglalkozás keretein belül megoldást találjunk rájuk.
A legenyhébb tartási eltérés a hanyag tartás, melynek értelmezése más és más orvosi és gyógytestnevelői szempontból. A hanyag tartás a tanulók hibás felfogásából ered, és alapja a „lezserség”-re utaló testtartás a hajlott háttal, az előreengedett, csapott vállakkal, a lógatott fejjel, és a lomha járással. Vagyis a tanulók egy része egyenesen tudná tartani magát, ha akarná. Eleinte nem érintett a mozgató apparátus sem, nincsenek megrövidült izmok, és ízületi mozgáskorlátozottság, viszont később az évek során maradandó rendellenességek alakulnak ki a hibás funkció következtében. A hanyag tartás egy helytelen szemléleten, rossz beidegződésen múlik, ami rendszeres tornával, sporttal, az izomzat megerősítésén keresztül normalizálható lenne.
A hanyag tartástól el kell különíteni a tartási gyengeséget, ami megjelenési formájában attól nem tér el. Amennyiben a passzív és aktív tartószerkezet a nehézségi erőt nem képes kielégítő módon legyőzni, az izmok fáradása és kimerülése következtében kialakul a helytelen testtartás. A tartási gyengeség jellemzője, hogy a csontrendszerben és az ízületek rendszerében szintén nem található kóros tünet. A fokozott gyengeséget az idézi elő, hogy a tartószerkezetet (elsősorban az izmokat) kevés természetes inger éri, de kimutatható öröklött alkati diszpozíció is. Tehát a hanyag tartástól abban különbözik, hogy a tartási gyengeség esetén az izmok és szalagok tartós gyengeségével állunk szemben, de abban megegyeznek, hogy könnyen korrigálhatóak, javíthatóak, mivel egyik sem kóros elváltozás. Gyógytestnevelésre csak azoknak a tanulóknak van szükségük, akiknél a tartási gyengeség súlyosabb méreteket öltött és a tanórai testnevelés keretében nem mutatkozik javulás. Az iskolai testnevelés feladata, hogy idejében felismerje a helytelen tartás csíráit, és kialakulását idejében megelőzze. A tartásgyengeség jól felismerhető és elkülöníthető más elváltozásoktól, mivel felszólításra a tanuló a helytelen tartását ki tudja javítani, és képes magát helyesen tartani, de ezt nem képes hosszabb ideig fenntartani. Tartásgyengeség gyanúja esetén tesztként alkalmazhatjuk a Matthiass-féle tartáspróbát. (Lásd a következő bekezdésben.)
A helytelen tartások bármely formájához társulhat a fej előrehajlott tartása, és a vállak is előreeshetnek. A gyenge tartású gyermekek többnyire fáradékonyak, visszahúzódóak, és a gyenge fizikai állapot a tanulásra is kihat. A felsőtest rossz tartásához gyakran társul ízületi lazaság is, és találkozhatunk a felső végtagon cubitus valgussal, az alsó végtagon pedig genu recurvatummal vagy genu valgummal (X láb) és pes planovalgussal (lúdtalp). (Vízkelety, 1994)
Matthiass-féle gyorsteszt
A Matthiass-féle gyorsteszt általános ismeretet nyújt a testtartásért felelős izmokról.
A tesztelés menete:
Felszólítjuk az álló gyermeket, hogy húzza be a hasát, szorítsa össze a farizmát és zárja a lapockáit (aktív tartási helyzet). Az aktív tartási helyzetet megtartva mindkét karját felemeli mellső középtartásba és ezt a helyzetet megtartja 30 másodpercig.
Tesztelés közben oldalnézetből figyeljük a karok és a lapockák, a gerinc, valamint a medence helyzetének változását.
Normál esetben, azaz ha a gyermeknek nincs tartásgyengesége, akkor képes az aktív tartási helyzet 30 mp-ig történő megtartására: a karja fennmarad 30 másodpercig a horizontális síkban, mialatt a törzs nem hajlik hátra, a lapockák nem állnak el (a mellkasfaltól), és a medence nem billen előre (vagyis az ágyéki lordosis változatlan marad, a has nem esik előre).
Tartásgyengeség esetén különbséget tehetünk első- és másodfokú tartásgyengeség közt.
Elsőfokú tartásgyengeség esetén az aktív tartási helyzetet a gyermek helyesen képes felvenni, azonban a helyzet megtartásának 30 másodperce alatt valamikor a felsőtest egy enyhe és lassú hátrahajtás irányában elmozdul, mialatt a karok kissé megemelkednek, a medence előre billen (=az ágyéki lordosis megnő, és a has előreesik), a lapocka elállhat.
Másodfokú tartásgyengeség esetén a gyermek nem képes az aktív tartási helyzet felvételére sem: a próbálkozáskor rögtön elindul a felsőtest a hátrahajlás irányában, a karok azonnal a horizontális sík fölé emelkednek, a lapocka eláll, a medence előre billen (az ágyéki lordosis megnő, és a has előreesik). (17. ábra)
17. ábra: Matthiass-féle tartásteszt eredménye: bal oldalon helyes testtartás esetén, jobb oldalon tartási gyengeség esetén
(Forrás:
http://gerinces.hu/2012/10/01/kar-eloretartasi-teszt-matthias-szerint/,
Letöltés: 2015. február 18.)
A teszt értékelése:
- normál esetben: 0 pont
- elsőfokú tartásgyengeség esetén: 1 pont
- másodfokú tartásgyengeség esetén: 2 pont
A tesztelés értékeléséhez segítséget nyújt egy négyzetrácsos háttér vagy egy függőleges, jól látható vonal, mely elé beállhat a gyermek. (Kempf, Fischer, 1993)
Kyphotikus hát (domború hát, dorsum rotundum)
Iskolás- és serdülő korban jelentkezik, amikor a hossz- és súlynövekedés mellett elmarad az izomerő párhuzamos fejlődése. A fiziológiás görbületek közül a háti szakasz domborulata, kyphosisa fokozottabb lesz az élettaninál, és a felső ágyéki szakaszra is ráterjed, amely mellett a medence általában hátrabillent helyzetű lesz. (18. ábra) (Gárdos-Mónus, 2003)
18. ábra: A domború hát
(Forrás: http://www.gimkor.freehost.pl/praca2_1.html, Letöltés: 2015. február 20.)
Normális körülmények között a háti kyphosis punctum maximuma a Th5-6 csigolyára esik. (Ennek majd a Scheuermann-betegségtől való megkülönböztetés miatt lesz jelentősége.) Vízkelety szerk., 2002)
A mozgásterápia célja a háti szakaszon lévő fokozott domborulat megszűntetése, az ez ellen ható lapockazáró izom, és a csuklyás izom középső részének erősítésével (m. rhomboideus minor et major, m. trapesius középső részének erősítése,) és törzsfeszítésekkel, mellyel a vállöv retractiója és a háti szakasz korrekciója várható. Fontos, hogy a hasizom erősítés esetén káros a felülről indított hasizom erősítés, mert az a deformitás irányában hat, és e helyett az alulról indított hasizom edzés ajánlott, illetve az izometriás hasizom erősítés. Az utóbbinak módja: hanyatt fekvő helyzetben az ágyéki szakasz (derék) leszorítása, illetve a medencebillentés megtanítása egyidejű farizom feszítéssel. Az alulról indított hasizom erősítéseknél a derékleszorításra mindvégig fokozottan kell ügyelni.
A helytelen tartás ezen formája kezelés nélkül felnőttkori degeneratív elváltozásokhoz vezethet, ezért is nagyon fontos a korrekció és a prevenció.
Kypholordotikus (domború -homorú) hát, nyerges hát
A háti kyphosis és ágyéki lordosis a normálisnál nagyobb. Ez a leggyakoribb típus az iskolás korban, és az izomzat fejlődésének elmaradása okozza a hossznövekedéshez képest. Az ágyéki lordosis fokozódása valószínűleg a háti kyphosis kompenzálására jön csak létre. (Vízkelety szerk., 2002). A medence előre dőlt helyzetű, és a vállöv általában protractiós tartásban van. (19. ábra)
19. ábra: A kypholordotikus hát
(Forrás: http://www.gimkor.freehost.pl/praca2_3.html, Letöltés: 2015. február 20.)
Ehhez társul a háti szakaszon a megnyúlt paravertebrális és lapockazáró izomzat, és a mellkas mozgások csökkenése. Az alsó ágyéki szakaszon a paravertebrális izomzat megrövidül, és elől a hasizmok megnyúlnak az előrebillent medence helyzete miatt.
Nagyon fontos a megrövidült izom nyújtása és erősítése, és a megnyúlt izomzat erősítése a mellkasi légző-gyakorlatok mellett. A gyakorlatok közben ügyelni kell arra, hogy se a lumbalis lordosist, sem pedig a háti kyphosist ne fokozzuk! A lumbalis lordosis fokozása miatt kerülendő a hasonfekvő helyzetben végzett erőteljes törzsfeszítések nagyfokú törzsemeléssel (egyidejűleg), és a háti kyphosis fokozása miatt a felülről indított hasizomerősítések végzése. A kyposis ellen hatnak a felső háti szakasz feszítésére és egyidejű lapockazárásra irányuló gyakorlatok (m. trapesius középső részének, és m. rhombosieusok erősítése) mellkas tágítással (irányított belégzéssel), és a lordosis ellen hatnak az alulról indított hasizom- és gluteális izomzat erősítő gyakorlatok. Kiválóan hatnak a deformitás ellen a kúszó gyakorlatok és az úszás is javasolt.
Lapos hát (dorsum planum)
Az élettani görbültek elsimultak, és a háti szakasz csaknem teljesen lapos. (20. ábra)
20. ábra: A lapos hát
(Forrás: http://www.gimkor.freehost.pl/praca2_4.html, Letöltés: 2015. február 20.)
A legfontosabb cél a fiziológiás görbületek, és a medence helyes dőlésszögének kialakítása, és ennek megfelelően erősítő és nyújtó gyakorlatok végeztetése. Kiemelt feladat a törzs flexorok és extensorok erősítése, emellett a vállöv és a gluteális izomzat erősítése, valamint légzőgyakorlatok végeztetése.
6.6. Scoliosis
Normális körülmények között a gerincnek a sagittalis síkban kettős „S” alakú görbülete van (fiziológiás vagy élettani görbület), és a frontalis síkban teljesen egyenes.
A scoliosis a gerincnek a frontalis síkban bekövetkezett (oldalirányú) elhajlása, (amely kóros görbület vagy patológiás görbület).
A scoliosist különböző szempontok szerint oszthatjuk fel:
-
Funkcionális scoliosis:
- elsődleges (primer),
- másodlagos (secunder).
-
Strukturális scoliosis:
-
idiopathiás:
- infantilis típus,
- juvenilis típus,
- adoleszcens típus;
-
ismert etiológiájú:
- congenitalis-,
- paralyticus-, és
- rachiticus scoliosisok.
-
idiopathiás:
Vizsgálat
A vizsgálat teljesen levetkőzve, alsóneműben történik. Álló helyzetben hátulról megfigyelhető, hogy a vállak egy magasságban vannak-e. Az aszimmetrikusan elálló vagy előrefordult lapocka bordapúp jelenlétére utal. Megfigyelhető, szükség esetén függőón használatával, hogy a tarkó középpontja a sacrum középvonala fölött van-e. A törzs és a karok által bezárt háromszögek lelapulása vagy megnagyobbodása egyrészt a görbület fokát, másrészt a törzs esetleges áttolódását jelzik valamelyik oldalra. Sokszor észlelhető az egyik oldali csípőtaréj előemelekedése, aszimmetriája. A háti felszínen, a tövisnyúlványokon végighúzva (többször) az ujjbegyet, és ennek nyomán kipirosló vonal jelzi az esetleges görbületet. Ezt követően a gyermek fokozatosan előrehajlik, és eközben megfigyelhető a hátsó mellkasfal esetleges aszimmetriája, és az egyik oldal előemelkedése. Az egyik oldali bordakosár kiemelkedése a háti szakaszon azonnal jelzi a csigolyák rotációját és a gerincferdülést, és az ágyéki lokalizáció esetén is megfigyelhető az egyik oldali paravertebrális izomzat előboltosulása.
Elölről megtekintve a mellkast, észlelhetjük annak aszimmetriáját. Ha az egyik oldalon bordapúp van, elöl ellenkező oldalon boltosul elő jobban a mellkas.
A görbület mobilitásáról és a korrigálhatóságról úgy lehet meggyőződni, hogy a gyermek fejét felfelé húzzák.
Ha a gerincet a görbület konvexitásának oldalára hajlítjuk, a primer görbület nem változik, viszont a secunder korrigálódik (bending teszt).
Ezt követően a gyermek hason fekvő helyzetben is megvizsgálható, és a gerincgörbület változása (megszűnhet, csökkenhet, változatlan maradhat) megfigyelhető.
Háton fekvő helyzetben az alsóvégtag mozgásainak vizsgálata is fontos, hiszen csípőízületi kontraktúra is vezethet scoliosis kialakulásához. Ezen kívül az alsóvégtagok (abszolút) hosszát is meg kell mérni (a spina iliaca anterior superior és a belboka között), annak kizárására, hogy nem játszik-e szerepet a végtaghosszkülönbség a görbület létrehozásában.
Végtaghosszkülönbség esetén meg kell nézni, hogy a különbség kiegyenlítésével, vagyis a rövidebb végtag alá helyezett emeléssel, a gerincgörbület megszűntethető-e.
Röntgenvizsgálat
A röntgenfelvétel álló helyzetben készül, és az összehasonlíthatóság szempontjából a csőtávolság mindig azonos legyen. A scoliosis fokozódását vagy javulását röntgenfelvételen is ellenőrizni kell. A betegség kifejlődési szakaszában általában félévenként, idősebb gyermekeknél évenként felvételt kell készíteni. A felvételeken megfigyelhető a crista ilei apophysisének csontosodása is. Általánosan elfogadott megfigyelés szerint a crista ilei csontosodása jól jelzi a gerinc növekedését, és az apophysisének csontmagja amint eléri a spina iliaca posterior superiort, a gerinc növekedése befejezettnek tekinthető, és lényeges rosszabbodástól nem kell tartani (Risser-jel).
I.1. Primer funkcionális scoliosis
Tünetek
Balra convex, nagy ívű scoliosis, torsio nélkül.
A funkcionális scoliosis igen gyakori, valójában tartási rendellenesség, melynek egyetlen oka a gyenge hátizomzat. Vagyis a gerinc oldalirányú elhajlása „csupán csak” az általános rossz izomállapot egyik jelensége, mely mellett gyakori az általános fáradékonyság, a vállak előreesése, a hanyag tartás, és az ízületi lazaság további jeleként a pes planus jelenléte is. Jellemzően akkor alakul ki, ha az izomzat a testméretek növekedésével nem tud együtt erősödni, és lépést tartani a gerinc passzív elemeinek növekedésével.
A funkcionális scoliosis jellemzői:
- A görbület mobilis, vagyis aktív izomerővel, vagy passzívan korrigálható és fekvő helyzetben vagy előrehajláskor megszűnik.
- Bordapúp és strukturális eltérés nem észlelhető.
- Az esetek 90 %-ában nagy ívű, balra konvex, és a lokalizációja: dorsolumbalis.
- Fekvő helyzetben készült röntgenfelvételen teljesen eltűnik.
A funkcionális scoliosis nem alakul át strukturális scoliosissá, és bordapúp sem fejlődik ki, ezért a kezelés szempontjából fontos elkülöníteni a strukturális scoliosistól.
Előfordulás
Gyakorisága a 15 %-ot is elérheti, és főleg lányokon észlelhető 10-15 éves korban.
Kezelés és mozgásanyag
Rendszeres törzsizomerősítő torna javasolt, és emellett általában életmód változtatás szükséges, a sport és a fizikai aktivitás fokozásával.
I.2. Másodlagos funkcionális scoliosis – Kompenzatorikus, statikus scoliosis
Leggyakrabban végtagrövidülés, csípőízületi ab- vagy adductios, avagy flexios kontraktúra miatt alakul ki.
Az alsó végtagok hosszkülönbsége a medence lebillenését, és ezzel együtt az ágyéki gerinc frontális irányú elgörbülését eredményezi. A kezdeti szakaszban a statikus scoliosis ülő és fekvő helyzetben megszűnik, de elhanyagolt esetben a görbület irreverzibilissé válik. A hosszkülönbség korrigálásával a scoliosis megszüntethető.
Az ab- vagy adductios, avagy flexios kontraktúra esetében, a funkcionálisan rövidebb oldal felé irányuló scoliosis alakul ki. A scoliosis megszűntetése az alapdeformitás kezelésével érhető el.
II.1. Idiopathiás strukturális scoliosis
Ismeretlen etiológiájú, a csigolyák aszimmetrikus növekedése következtében kialakuló, oldalirányú gerincgörbület.
Idiopáthiás strukturális scoliosisról beszélünk, ha a gerinc oldalirányú elhajlása mellett a szomszédos csigolyák közötti rotáció, valamint a csigolyákon belül az egyes elemek között is elmozdulás, torsio jön létre. (21. ábra)

21. ábra: Az idiopathiás strukturális scoliosis okozta csigolyák közötti rotáció és a csigolyákon keletkező torsio
(Forrás:
http://www.gyogytorna-gyogytestneveles.hu/2010/04/13/a-gerincferdules-scoliosis-fajtai/
, Letöltés: 2015. február 26.)
Tünetek
Gyermekkorban a deformitás az egyetlen tünet, és fájdalom nincsen. A deformitás a gerinc oldalirányú elhajlása bordapúppal.
Előfordulás
20 fokot meghaladó görbület a népesség 5 ezrelékében fordul elő. A görbület bármely életkorban jelentkezhet, az esetek többségében azonban 10-12 éves korban, a prepubertás korban észlelhető, és lányoknál hétszer gyakrabban fordul elő.
Ismert tény, hogy minél korábban jelentkezik a görbület, annál nagyobb progressziót mutat.
Ezért is fontos a betegség különböző életkorok alapján történő elkülönítése:
II.1.A. Infantilis scoliosis: születéstől 3 éves korig
Előfordulhat, hogy a deformitást már a születéskor észlelik, de leggyakrabban az 1. életévben alakul ki.
El kell különíteni az élet első hónapjaiban észlelhető ún. Siebener- (7-es) szindrómától, melyet Mau írt le először, és ez egy intrauterin kompresszió hatására kialakult jóindulatú (benignus) jelenség. Tünetei:
- scolisosis,
- lumbodorsalis kyphosis,
- ferde fejtartás,
- koponyaaszimmetria,
- csípődysplasia,
- medenceaszimmetria, és
- lábdeformitás.
Az infantilis scoliosis progresszív formája jelentős strukturális eltérést okoz már a kora gyermekkorban. Kezelésének elvei megegyeznek a strukturális scoliosis alapelvével.
II.1.B. Juvenilis scoliosis: 4-9 éves kor között
II.1.C. Adoleszcens scoliosis: 10 éves kor után
A leggyakrabban 10 éves kor körül alakul ki, de néha az első tünetek már 5-6 éves korban észlehetők. A görbület különböző irányú és lokalizációjú lehet, és eszerint változik a prognózis is.
A lokalizációt figyelembe véve, négy fő típus különböztethető meg:
- jobbra konvex dorsalis scoliosis,
- balra vagy jobbra konvex ágyéki scoliosis,
- jobbra konvex dorsolumbalis scoliosis,
- jobbra konvex háti és balra konvex ágyéki scoliosis. (22. ábra)
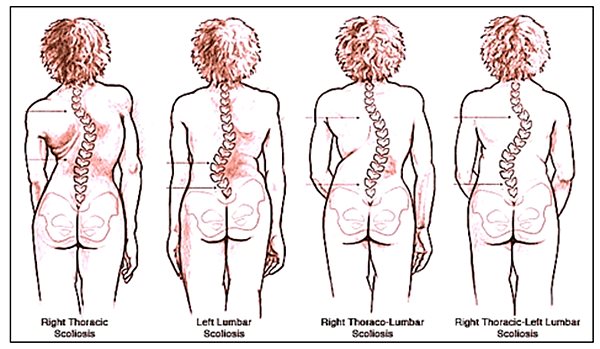
22. ábra: Az idiopathiás strukturális scoliosis négy lokalizációja
(Forrás: http://gyogytornaszhalozat.hu/author/sapszon-ildiko/, Letöltés: 2015. március
2.)
Leggyakoribb a jobbra konvex háti scoliosis, amely elsősorban lányoknál fordul elő 10-13 éves kor között. A deformitás 7-10 csigolyát foglal magában. Alatta és fölötte ellenkező irányú kompenzáló görbület alakul ki. A görbület foka úgy határozható meg, hogy a végpontján lévő csigolyák zárólemezére merőlegest húzunk, és a vonalak által bezárt szöget megmérjük (Cobb-szög). (23.ábra)
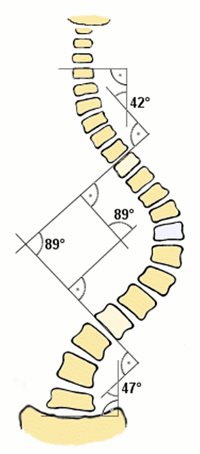
23. ábra: A scoliosis szögének meghatározása
(Forrás:
http://www.gyogytorna-gyogytestneveles.hu/2010/04/13/a-gerincferdules-scoliosis-fajtai/
, Letöltés: 2015. március 2.)
A kombinált kettős görbületű scoliosis esetében az ellentétes irányú görbületek kiegyenlíthetik egymást, és így relatíve enyhe deformitás alakul ki.
A thoracolumbalis lokalizáció a legritkább, amely esetben a görbület csúcsa a 11., 12. háti csigolya. A progresszió nem olyan súlyos, mint a thoracalis formánál, bár itt is jelentős deformitás alakulhat ki.
A lumbalis scoliosis többnyire jobbra konvex, és lányoknál gyakoribb. A görbület csúcsa a 2. lumbalis csigolya. A görbület általában enyhébb fokú, a mellkas nem deformálódik, és a vállak tartása nem változik. A csípőtaréj előemelkedése viszont jelentős lehet.
II.2. Ismert etiológiájú scoliosisok
II.2.A. Congenitalis scoliosis
Csigolyafejlődési rendellenesség következtében alakul ki. A gerincgörbületnek nem kell feltétlenül jelen lennie már a születés után, kialakulhat később is. Kis kiterjedésű fejlődési zavar pl. egy félcsigolya, csak enyhe deformitást okoz. Gyakran viszont több fejlődési rendellenesség együtt fordul elő, és a csigolyatestek fejlődési zavara (ékcsigolyák, félcsigolyák) mellett csigolyaívek nyitva maradása, bordahiány stb. fordulhatnak elő.
A congenitalis scoliosisok közel fele rosszabbodik, de a progresszió nem függ össze a fejlődési zavar kiterjedésével.
II.2.B. Paralyticus scoliosis
A törzsizomzat petyhüdt bénulása következtében alakul ki. Leggyakrabban Heine-Medin-betegség (poliomyelitis anterior acuta) okozta bénulás kapcsán fejlődött ki. A hátizmok, az intercostalis- és hasizmok bénulása súlyos scoliosis kialakulásához vezet, amely a bénulást követő egy éven belül kialakult. Ma már a poliomyelitis járványok megszűnése óta hasonló állapottal a myelomeningokelés betegeknél találkozhatunk.
II.2.C. Rachiticus scoliosis
A rachiticus kyphoscoliosis a szervezet általános anyagcsere-megbetegedésének, D-vitamin-hiányos vagy D-vitamin rezisztens rachitis egyik statikai következménye. A kórképet a rachitisre jellemző egyéb klinikai tünetek egészítik ki: még nem ülő gyermeknél a caput quadratum, a bordák behúzódása a rekeszizomnak megfelelően, és a felülést követően észlelhető a lumbalis, illetve alsó háti és lumbalis kyphosis. Ezt követően alakul ki a kyphoscoliosis. A deformitásra jellemző, hogy rövid gerincszakaszra terjed ki és merev. Napjainkban D-vitaminhiány okozta rachitis csak elvétve fordul elő, és D-vitamin adásával gyógyítható a deformitások kialakulása előtt.
Kezelés
A kezelés szempontjából lényeges a görbület kompenzáltsága és mobilitása.
- Kompenzált scoliosisról beszélünk akkor, ha a fej a medence közepe felett helyezkedik el, vagyis a tarkó középvonalától lebocsátott függőón a farpofák között halad át.
- Dekompenzált a scoliosis a fentiek hiányában.
- Mobilis a görbület akkor, ha a konkáv oldali végtagot vállban eleválva, a gerincet a főgörbület konvexitása irányába hajlítva, valamint a konvex oldali mellkasra kompressziót gyakorolva a görbület íve csökken. Hasonló célt szolgál az a vizsgálat, amikor a beteget állánál és tarkójánál fogva próbáljuk megemelni, figyelve közben a görbület változását (megkisebbedését).
A funkcionális scoliosis meggyógyul megfelelő gerinctornával és úszással.
A strukturális scoliosis esetén 20° alatt gerinctorna javasolt, és a gyermek fél évenkénti ellenőrzése. A konzervatív kezelés lényege a speciális hátizomzatot erősítő torna, valamint progresszió esetén korszerű fűző alkalmazása. A rendszeresen végzett törzsizomerősítő tornagyakorlatokat a gyermek és a szülő megtanulja, és annak elsajátítása után otthon is végezhetőek. Alternatív megoldás az úszás is, mivel úszás közben mindkét testfél szimmetrikusan erősödik, és a gyógyúszás is a korrekciós gyakorlatanyaggal. Az úszást vagy gerinctornát minden nap kell végezni, és az iskolai testnevelés alóli felmentés csak súlyos esetekben indokolt. A Cobb-fokok alapján és a növekedéstől függően a kezelés az alábbi szempontok alapján történik:
| Cobb-fokok és stratégia a növekedés alatt: | |
| 0-10 fok | szimmetrikus törzsizom erősítés |
| 10-20 fok | aszimmetrikus törzsizom erősítés, korrekciós helyzetben végzett törzsizom erősítés, 3D korrekciós gyógytorna (Schroth-terápia) |
| 20-40 fok | gyógytorna + fűző |
| 40 fok fölött | gyógytorna + fűző + progresszió esetén műtét |
| Cobb-fokok és stratégia a növekedés befejeződése után: | |
| 30 Cobb-fok fölött | intenzív scoliosis rehabilitáció folytatása (ISR) |
| 30 Cobb-fok alatt | panasz esetén ISR |
| Igény szerint tevékenységi köröknek megfelelő korzett ellátás. | |
| Következményes degeneratív elváltozások esetén fizioterápiás oki terápia, adott esetben sebészi megoldás. | |
A kezelésre a következő lehetőségek vannak:
- korrekciós gipszkötések, gipszágy
- fűzők,
- műtéti eljárások.
3 éves kor alatt nehezen oldható meg, hogy a gyermek fűzőt viseljen, ezért gipszágyat készítenek a korrigált helyzetben, amelyben a gyermek éjszaka fekszik.
Gipszkötés alkalmazható átmenetileg idősebb gyermeknél is, a görbületet korrigálására vagy a merev gerincrész fellazítására, avagy a műtét előkészítéseként.
A scoliosis kezelésére a Milwaukee-fűző volt a legelterjedtebb, amely alul a medencét is magába foglalja, és fölül pedig az állra és az occiputra támaszkodik. A fűzőt olyan magasra kell állítani, hogy a gyermek kényszerüljön az állát az álltartótól felemelni, és ezzel a gerincet nyújtani. Az összehasonlító tanulmányok az alacsony profilú fűzőket igazolják, amelyek kozmetikailag lényegesen elfogadhatóbbak, és nem rosszabb a hatásfokuk sem. (24. ábra)

24. ábra: Alacsony profilú fűző
(Forrás:
http://www.ortopedszakorvos.hu/gerincferdules-scoliosis-hanyagtartas/,
Letöltés: 2015. március 3.)
Konzervatív kezelés és fűző viselése javasolt:
- 15-40 fok közötti görbület esetén,
- 40 fokot meghaladó görbület esetén, ha a gyermek csontosodási foka alapján nem érte el a csontos érettséget, (amely a műtét alapfeltétele),
- a csontos érettség befejezése előtt, ha a műtéti kezelés valamely okból nem javasolt.
A fűzőt a gerinc növekedésének befejeződéséig kell hordani, azaz addig, amíg a rosszabbodás veszélye fennáll.
A Cheneau-fűző hivatalos nevén CTM-fűző 70 %-ban „aktív fűző”. Az aktív izomkorrekció lehetősége akkor áll fenn, ha a fűző megengedi a test egyes szegmentumainak áthelyeződését. Ilyenkor a fűző mechanikai ingert közvetít a viselőjének, és automatikus korrekcióra kényszeríti. A Cheneau-korzett háromdimenziós korrekciós hatással rendelkezik:
- belégzés közben aktív derotációs hatás, kilégzés közben „emlékeztet”;
- a pelották mozgás közben megvalósuló dinamikus korrekciós hatása;
- és aktív elongatiot provokál.
A görbületek korrekciójával hatékonyabb izomműködés, és jobb izomfűző várható, mindemellett nagy mozgásszabadságot enged meg.
Cheneau-korzett indikációi:
-
Scoliosis esetén:
- 20-40 Cobb-fok közötti görbület esetén: Schroth terápia és Cheneau-korzett együttesen
- 40 Cobb-fok felett egyéni mérlegelés szükséges (Schroth-terápia, Cheneau-korzett, avagy műtét)
- Scoliosis és Scheuermann-féle betegség egyidejű fennállása esetén
-
Risser IV. stádiuma után:
- 20 Cobb-fok felett;
- fájdalom esetén;
- és kozmetikai célok elérése érdekében.
További fűzőtípusok:
- Boston-fűző
- Stagnara-fűző
- Charleston-fűző
A fűzőkezelés alkalmazása során a fűzőket napi 23 órában érdemes használni, és csak a napi tisztálkodás idejére levenni. A fűzőkezelés kiegészítéseként nélkülözhetetlen a gyógytorna végzése, mely szakképzett gyógytornász segítségével történik, és célja:
- a zsugorodott izmok nyújtása és a görbület merevségének fellazítása,
- légző torna végeztetése a vitálkapacitás növelésére,
- globális felsőtest korrekció,
- a fiziológiás görbületek kialakítása és aktív megtartása,
- általános és célzott izomerősítés,
- és a gyermek pszichológiai erősítése.
Műtéti kezelés javasolt:
- ágyéki görbület esetén, ha meghaladja a 30 fokot,
- és háti vagy dupla görbület esetén, ha meghaladja a 40 fokot.
Napjainkban a szegmentális belső fixációt (két rögzítő rudat) alkalmazó, háromdimenziós korrekciót biztosító Contrel-Doubusset- (C-D) rendszer a legkorszerűbb. A műtét után a korrekció mértéke a 90 %-ot is elérheti, és a bordapúp és megszüntethető, vagy jelentősen csökkenthető. (25. ábra)(Vízkelety, 1994, Vízkelety szerk., 2002)
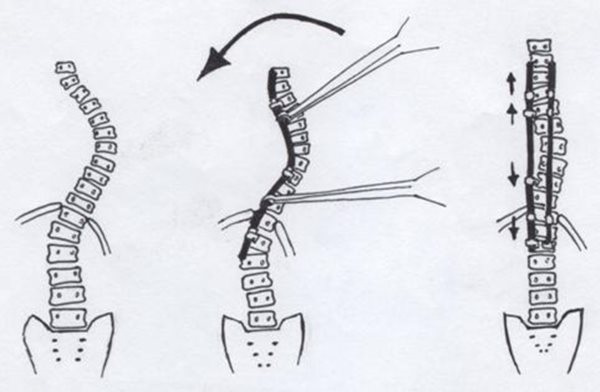
25. ábra: A Cotrel-Doubusset-műtét technikája és az elérhető eredmény
(Forrás:
http://edoc.hu-berlin.de/dissertationen/halbhuebner-silke-2004-10-15/HTML/chapter3.html
, Letöltés: 2015. március 3.)
6.7. Scheuermann-féle betegség (osteochondorosis juvenilis dorsi)
Több csigolyára kiterjedő juvenilis osteochondorosis (ifjúkori degeneratív csontosodási zavar). A kórképet 1921-ben Scheuermann „kyphosis dorsalis juvenilis” néven írta le. A betegség oka feltehetőleg a csigolyák zárólemezének enchondralis (porcon belüli) csontosodási zavara. A csontosodási zavar következtében a csigolyatestre ható mechanikai erők hatására a csigolyatest ventrál (hasi felszín) felé elkeskenyedik, ék alakúvá válik. A csigolyák elülső részének elkeskenyedése a gerinc sagittalis görbületének megváltozását, a háti szakaszon a kyphosis fokozódását, a lumbodorsalis átmenetben kyphosis kialakulását, a lumbalis szakaszon pedig a lordosis megszűnését hozza létre. (26. ábra)
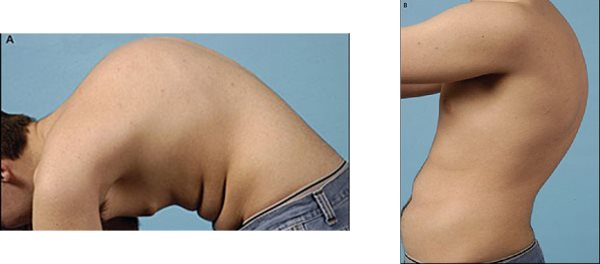
26. ábra: A Scheuermann-betegség esetén jellemző fokozott háti kyphosis, mely distal felé helyeződött
(Forrás: http://www.aafp.org/afp/2011/0201/p285.html, Letöltés: 2015. február 20.)
Tünetek
Fokozott háti kyphosis, mozgáskorlátozottság, és fájdalom a vezető tünetek. A betegség kialakulhat anélkül, hogy a gyermeknek bármi panasza volna, és a szülők a rossz tartás miatt fordulnak orvoshoz, máskor viszont a gyermekeknek komoly panaszai vannak, fáradékonyabbak, és az érintett gerincszakasz is fájdalmat jelez.
Már megtekintéskor feltűnhet a gerinc sagittalis görbületeinek megváltozása. Háti lokalizációnál a háti kyphosis fokozódása látszik, melynek csúcspontjai (punctum maximuma) jellegzetesen lejjebb helyeződik a megszokottnál (az 5-6. háti csigolyáról helyeződik a 7-9. háti csigolyára). A vállak előrecsúsznak, a nagy mellizmok feszesek, és fokozott nyaki lordosissal kompenzál. A processus spinosusok (a csigolyák hátrafelé tekintő tövisnyúlványai) előemelkednek és gyakran megfigyelhető a szék támlájának nyomása miatt a bőr fokozott pigmentációja is. Lumbalis lokalizációnál a lordosis kiegyenesedhet, esetleg enyhe kyphosis alakul ki.
A gerinc mozgásvizsgálata során megállapítható, hogy a fokozott kyphosis fixált-e vagy korrigálható. A vizsgálat úgy végezhető el, hogy a gyermek előrehajlik és előrenyújtja a karjait. Egyik kézzel a gerincet a kyphosis csúcspontján rögzítjük, lefelé nyomjuk, másik kézzel pedig a vállban mereven, előrenyújtva tartott karokat felfelé nyomjuk. A vállban fixált karokon keresztül kíséreljük meg a háti szakasz kiegyenesítését, és eközben figyeljük, hogy a kyphosis csökken-e vagy sem. Ép viszonyok között a gyermek háti gerincét homorítani tudja, Scheuermann-betegség esetén viszont a kyphosis alig vagy egyáltalán nem csökken. A gerinc mozgásai a beteg előre-hátra és oldalra hajlítása közben megfigyelhető. A processus spinosusokra, és azok két oldalára hüvelykujjunkkal nyomást gyakorolva vizsgálható, hogy nyomásra fájdalmat jelez-e a beteg. (Vízkelety, 1994; 2002)
Kialakulásában és kórlefolyásában három szakasz különíthető el:
- Az első stádium 8-10 éves kor között kezdődik, hanyag tartással, és a háti kyphosis kisebb mértékű fokozódásával, általában panaszok nélkül. Emellett a gyermek fáradékony, a hosszabb ülés kényelmetlen, és az izomzat általában gyenge. Jellemző, hogy a fokozott háti kyphosis ilyenkor még mobilis, és aktív izomerővel megszűntethető.
- A második stádium a 12-18 éves kor közé esik. Az érintett gerincszakasz fokozatosan merevvé válik. A gyermek fájdalomról panaszkodik, amely álláskor, ülésnél és fizikai aktivitásnál fokozódik. A csigolyák általában nyomásra, ütögetésre érzékenyek, és a háti kyphosist nem képes korrigálni (kihomorítani) az előrehajlás közben.
- A harmadik vagy késői stádium a növekedés befejeződése után végig kíséri a beteg életét. A fájdalom lokalizálódik az érintett csigolyákra, valamint nyomásra és ütögetésre fokozódik. (Vízkelety szerk., 2002)
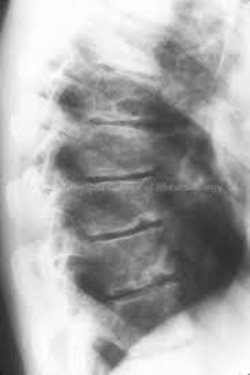
27. ábra: A Scheuermann-betegség esetén jellegzetes röntgenkép a Schmorl-féle csomókkal
(Forrás:
http://images.rheumatology.org/viewphoto.php?imageId=2862226&albumId=75686
, Letöltés: 2015. február 20.)
A röntgenkép kezdetben nem mutat feltűnő eltérést. A betegség előrehaladtával azonban jellegzetes elváltozások jelennek meg. A csigolyatestek előrefelé ék alakúvá válnak, és az esetek túlnyomó részében jellegzetes Schmorl-féle csomók vagy gyöngyök ábrázolódnak. Ezek a csigolyatestek alsó záró lemezének beboltosulásai, amelyek úgy jönnek létre, hogy a porckorong egy része áttöri a felette lévő csigolyatest zárólemezét (annak csontosodási zavara miatt), és benyomul a csigolyatestbe. (Gárdos-Mónus, 2003)
Előfordulás
Serdülőkorban, Magyarországon 11 %-ban észlelhető, és nemi eltérés nincsen. 12-14 éves korban kezdődik, 17-18 éves korra zárul le a betegség. (Vízkelety szerk., 2002)
Kezelés és mozgásanyag
A kezelés célja a csigolyatest tehermentesítése addig, amíg meg nem gyógyul, illetve a gerinc növekedésének befejeződéséig (17-18 éves korig). Mindhárom stádiumban fontos az izomerő növelése, mely a törzsizomzat erősítésével és az úszással érhető el. (Vízkelety szerk., 2002)
A kifotikus tartást korrigáló törzsfeszítő gyakorlatokat leginkább tehermentesített helyzetben, és elsősorban hasonfekvő helyzetben, térdelőtámaszban, vagy mélykúszó helyzetben végeztessük. Nagyon fontos a fokozatosság elvének betartása a hátizom erősítését célzó gyakorlatok esetében, mely a teherkar növelésével érhető el. A hátizomzat erősítése során általában tartózkodni kell a túlzott terheléstől, ami a magas tartás mellett végzett törzsfeszítő gyakorlatokat jelenti, és ez helyett előnyben részesíteni a lapockazáró izmok erősítését.
A testnevelés óra alóli felmentés indokolatlan, és csak fokozza a pszichés zavart. Eszközös ortopédiai kezelés (korrekciós korzett stb.) csak súlyos vagy gyorsan súlyosbodó esetekben szükséges. (Vízkelety szerk., 2002)
6.8. Lumbago, ischias, discus hernia (porckorongsérv)
Gyermekkorban is előfordul hirtelen fellépő, nagyfokú mozgáskorlátozottsággal járó derékfájdalom, mely gyakran valamilyen rossz mozdulat után alakul ki.
Tulajdonképpen a lumbago egy tüneti diagnózis, vagy tünetegyüttes, melyben a deréktáji fájdalom, a mozgáskorlátozottság, valamint az antalgiás tartás a fő tünetek, és az oka olykor nem is ismert. A mozgáskísérletek minden irányban fájdalmasak és korlátozott mértékűek, illetve az ágyéki lordosis elsimulása, és a gerinc két oldalán lévő feszülő paravertabralis izomzat előemelkedése kíséri.
Az ischias is tüneti diagnózis, de a derékfájdalom mellett (vagy a nélkül) az alsó végtagba sugárzó fájdalom is megjelenik, és oka legtöbbször kimutatható. Ilyenkor gyakran a n. ischiadicus kilépési helyén és a lefutása mentén, az ún. Valleix-pontokon nyomásra fájdalmat jelez a gyermek. (28. ábra)
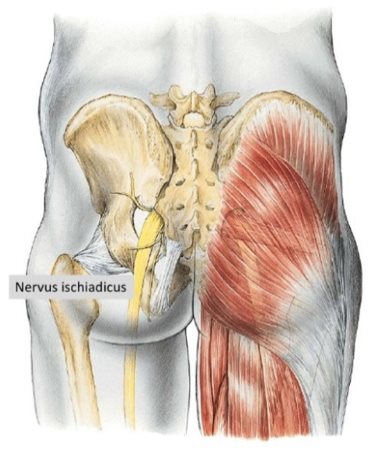
28. ábra: A n. ischiadicus kilépési helye
(Forrás: http://www.slideshare.net/fanjocko/anatomie, Letöltés: 2015. március 1.)
A discus hernia (gerincsérv/porckorongsérv) a discus intervertebralis (porckorong) előboltosulása a gerinccsatorna felé, a gerincvelő vagy a gyökök kompresssziójával. Tüneteként, a derékfájdalom, az ischias, és az antalgiás tartáson felül, a cauda laesio (vagyis a kilépő ideggyök károsodása) is megjelenhet. A gyöki tünetek közül a nervus ischiadicus vongálását célzó tünetek jelenlétével magát a gyöki kompressziót lehet igazolni. Ha nyújtott térddel megkíséreljük a csípőízületet hajlítani, akkor azonos vagy ellenoldalon a deréktájon és a n. ischiadicusnak megfelelően fájdalom lép fel. Ez a Lasegue-tünet, illetve keresztezett Lasegue-tünet, és jellemzésére a csípőízület hajlításának fokát adjuk meg. Minél kisebb mértékű flexióra jelenik meg a fájdalom, vagyis a Lasegue-tünet, annál kifejezettebb a n. ischiadicus feszülése. (29. ábra)
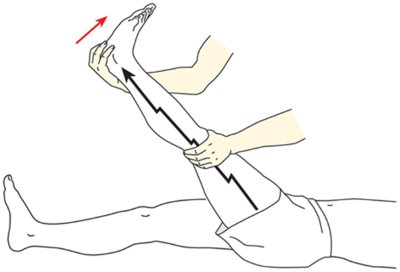
29. ábra: Lasegue-tünet vizsgálata
(Forrás:
http://www.tankonyvtar.hu/en/tartalom/tamop425/2011_0001_524_A_belgyogyaszat_alapjai_1/ch01s09.html
, Letöltés: 2015. március 2.)
Gyermekeknél ritkán fordul elő porvkorongsérv és félrevezető lehet, hogy általában nem a fájdalom, hanem a járászavar a jellemző tünet. Emellett gyakran észlelhető a csípő extensor és az ischiocruralis izomzat feszülése, és az ún. deszkatünet: hanyatt fekvő helyzetben egyik vagy mindkét sarkat megemelve az egész alsó végtag a csípő flexiója nélkül megemeli a medencét és a törzs alsó részét. Lényegében a Laségue-tünet speciális formájáról van szó, csak a gyermek nem jelez fájdalmat.
Attól függően, hogy melyik izom funkciójában észlelünk gyengülést, vagy mozgáskiesést, illetve mely dermatomában lép fel érzéskiesés, következtethetünk a gyöki lokalizációra, vagyis, hogy melyik gerincvelői ideg került nyomás alá. (Például az öregujj hajlításának gyengülése az S1-gyök laesióját jelzi.)
A lumbago és gyulladásos eredetű ischias okozta panaszok fektetésre és gyulladáscsökkentő gyógyszerek hatására megszűnnek, porckorongsérv esetén fájdalomcsillapítás, non szteroid gyulladáscsökkentők, izomrelaxánsok adása szükséges. A konzervatív kezelés egy lehetséges formája a McKenzie módszer, melyet képzett gyógytornász végezhet.
Ha a panaszok konzervatív kezelésre nem szűnnek, ismételten kiújulnak, izomerő csökkenés, bénulás, incontinencia, vagy elviselhetetlen fájdalom lép fel, a porckorongsérv műtétileg oldható meg. (Vízkelety, 1994; szerk. 2002)
6.9. Extensios ágyéki és csípőkontraktúra
Különböző okok következtében jellegzetes tünetegyüttes alakulhat ki, amelyben a lumbalis gerinc lordoticus helyzetben fixált (fekvő, ülő, és álló helyzetben is), és a csípő nyújtott térd mellett nem hajlítható be.
Hátonfekvő helyzetben, ha a gyermek alsó végtagját nyújtott térddel felemeljük, akkor az egész törzs elemelkedik az asztalról úgy, hogy a gyermek csak a nyakán és vállán támaszkodik. Hajlított térd mellett a csípők behajlíthatók, de az ágyéki gerinc lordosisa fennmarad.
Álló helyzetben a gyermekek nem tudnak előrehajolni, és általában ez az a tünet, ami miatt a gyermeket orvoshoz viszik a szülők.
A járás is jellemző: a gyermek a lábait enyhén hajlított térddel tolja előre.
A fenti tünetegyüttest a legkülönfélébb okok válthatják ki. A korábban már említett porckorongsérven kívül a spondylolisthesis (csigolyaelcsúszás), a gerincvelő, a gyökök, és a burkok gyulladásai, és a gerinccsatornában elhelyezkedő tumorok is létrehozhatják. (Vízkelety, 1994)
6.10. A gerincfejlődési rendellenességek
6.10.1. Sacralisatio, lumbalisatio
A lumbosacralis átmenet a fejlődési rendellenességek leggyakoribb előfordulási helye, és ezért a gerinc „nyugtalan pontjának” nevezik.
Sacralisatiónál az 5. ágyéki csigolya a keresztcsonthoz, illetve annak első szegmentumához válik hasonlóvá. Az 5. ágyéki csigolya harántnyúlványai lepkeszárnyszerűen kiszélesednek, meghosszabbodnak részben vagy egészben fúzionálnak a sacrummal (keresztcsonttal). A kétoldali forma általában nem okoz panaszt, az egyoldali elváltozás viszont az egyenlőtlen terhelés miatt fájdalmassá válhat.
Lumbalisatiónál a keresztcsont első szegmentuma részben vagy teljesen különálló marad, és nem csontosodik össze a sacrum többi részével. Az elváltozás évtizedekig fennállhat anélkül, hogy panaszt okozna vagy észlelésre kerülne, és nagyon sokszor csak mellékleletként ismerik fel.
Mindkét rendellenességnél általában fokozatosan jelentkeznek a panaszok lumbago képében, és leginkább középkorú egyéneknél. A fájdalom általában terhelésre, fizikai aktivitásra fokozódik, és hiányoznak a neurológiai tünetek.
Az esetek többségében csak konzervatív kezelés szükséges, és átmeneti pihenésre, nem szteroid gyulladáscsökkentők, és izomrelaxánsok szedésére a fájdalom megszűnik. A fájdalom megszűnése után rendszeres gerinctorna javasolt. (Vízkelety szerk., 2002)
6.10.2. Spina bifida occulta (nyitott gerinc)
A velőcsőzáródási rendellenességek a leggyakoribb fejlődési rendellenességek közé tartoznak. A magzati idegrendszer fejlődése során az agy és a gerincvelő az ún. velőlemezből képződik, mely normális esetben ún. velőcsővé záródik.
Ha a záródás elmarad vagy nem teljes, akkor beszélünk velőcső záródási rendellenességről. Amikor a gerinccsatorna csontos része nyitott, de bőr fedi, azt
nevezzük spina bifida occultának. Nagyon sokszor mellékleletként derül ki, mert deformitást nem okoz.
Viszonylag gyakori fejlődési rendellenesség, amely általában a lumbalis (ágyéki) 5. vagy a sacralis (keresztcsonti) 1. csigolyán fordul elő. Az S1-es
(sacralis vagy keresztcsonti 1-es) csigolyán való előfordulásnak klinikai jelentősége nincs, mivel statikai vagy egyéb zavart nem okoz. Az L5 fedett spina
bifida a lumbago egyik oka lehet, de panaszok esetében konzervatív kezelésre jól reagál. (Vízkelety szerk., 2002)
6.10.3. Spondylolysis, spondylolisthesis
A csigolyaív legvékonyabb (interarticularis) részén a csont folytonosságának megszakadása, és a cranialisan lévő csigolya előre csúszása.
A spondylolysis a csigolyaív szakadását jelenti, amely lehet egy- és kétoldali elváltozás. Kétoldali esetében a lényegében a csigolya kettéválik, és egy elülső és egy hátsó részre szakad.
Spondylolisthesisről beszélünk, ha a csigolyatest – a felette lévő gerincszakasszal együtt – az alatta lévőn előrefelé (ritkán hátrafelé) csúszik. Spondylolisthesis kétoldali spondylolysis esetén lehetséges.
Előfordulás
Az elváltozás bármely életkorban és bármely gerincszakaszon előfordulhat, mégis leggyakrabban az 5. ágyéki csigolya előrecsúszása fordul elő (70-80 %), majd a 4. ágyéki csigolya követi (25 %). Az előfordulás gyakorisága az életkorral széles értékek között változik. 5 éves kortól a növekedés befejeződéséig fokozatosan emelkedik a 6 %-os értékre. Ez az oka annak, hogy serdülő korban a derékfájás egyik leggyakoribb oka a spondylolysis-spondylolisthesis, és gyakran észlelhető spina bifidával együtt.
Tünetek
Gyermekkorban és serdülő korban a deréktáji fájdalom és mozgáskorlátozottság esetén mindig gondolni kell a csigolyaív szakadás eshetőségére is. A derékfájdalom ebben az esetben általában csak aktivitásra fokozódik, főként azoknál a mozgásoknál, amelyek extrém flexióval és extensióval járnak az ágyéki gerincen. Jellemző a hosszabb állások után jelentkező fájdalom, ami a farpofákba és a combokba sugárzik. Panaszok esetén gyakran találkozhatunk feszes ischiocruralis izmokkal, melyek jellegzetes járáshoz vezetnek, mert korlátozottabb lesz a csípő hajlítása, és a gyermekek rövidebb lépésekkel kifelé forgatott lábbal járnak. A vizsgálat során a lumbalis lordosis fokozódása és lépcsőképződés tapasztalható az elcsúszott csigolyáknak megfelelő szegmentumban.
Röntgentünetek
Az ívszakadás és a pars interarticularis területe a ferde irányú, Dittmar-felvételen vizsgálható.
Kezelés
Panaszmentes spondylolysis és spondylolisthesis kezelést nem igényel. Gyermekkorban észlelt spondylolysist ellenőrizni, követni kell. Panaszok esetén elsősorban konzervatív kezelés jön szóba a terhelés átmeneti csökkentésével, nem szteroid gyulladáscsökkentő és izomrelaxáns adásával, illetve gerincstabilizáló hát- és hasizom erősítő gyakorlatok javasoltak. A testnevelés óra alóli felmentés nem szükséges, de a nagy terjedelmű gerincmozgások kerülendők. Különösen ajánlott a lumbalis lordosist és a sacrum dőlését csökkentő speciális tornagyakorlatok.
A kezelés formája az elcsúszás nagyságától függ, és a konzervatív kezelés sikertelensége esetén műtét szükséges, amely az elcsúszás mértékétől függ. (Vízkelety szerk., 2002)
6.11. A nyaki gerincszakasz felépítése és gyermekkori betegségei
6.11.1. A nyaki gerincszakasz felépítése, szerkezete és mozgásai
(lásd. „A gerinc felépítése, szerkezete és mozgásai” fejezetben)
6.11.2. A nyaki gerincszakasz deformitásai gyermekkorban
6.11.2.1. Torticollis muscularis congenitus (ferdenyak)
A musculus sternocleidomastoideus ( fejbiccentő izom) zsugorodása okozta ferde fejtartás, melynek következtében a fej oldalra dől, és ellenkező irányba fordul. További tünete, hogy az arc gyakran aszimmetrikus és a m. sternocleidomastoideus feszesen előemelkedik. (Szendrői szerk., 2006) (30. ábra)
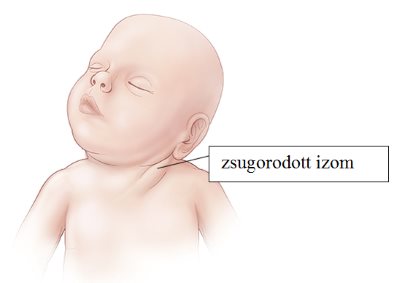
30. ábra: Ferdenyak tartás a bal oldali m. sternocleidomastoideus előemelkedésével
A bal oldali m. sternocleidomastoideus zsugorodása estén a fej bal oldalra hajlított, és jobb oldalra fordított helyzetben rögzül.
(Forrás: http://www.mountnittany.org/articles/healthsheets/7321
Letöltés: 2015. február 1. )
Ha a fej ferde tartását megkíséreljük korrigálni, akkor a zsugorodott m. sternocleidomatoideus megfeszülve előemelkedik.
Az első tünet 1-2 hetes korban jelentkezik, amikor az izomzatban fájdalmas duzzanat lesz észlelhető. Ezt valószínűleg a megrövidült izom szakadása következtében kialakuló bevérzés okozza.
A deformitás oka
Több elmélet született az állapot kialakulásának magyarázatára, egyiket sem tekintik bizonyítottnak, ezért ismeretlen etiológiájú (kóreredetű) betegségről van szó. Egyes elképzelések szerint feltételezhető, hogy az izom zsugorodása és a ferde fejtartás már az intrauterin életben kialakult, és a szülőcsatornán áthaladó fej korrigált helyzetbe kényszerül, és ekkor jön létre a megrövidült izomban a szakadás és a bevérzés. A duzzanat néhány hét alatt elmúlik.
Ritkán érintett lehet mindkét oldalt a m. sternocleidmastoideus, és ekkor a fej előretolt helyzetű, és az arc kissé felfelé tekint. (Vízkelety, 1994)
Mindét nemben előfordul, gyakran más fejlődési rendellenességekkel együtt. A csípőficam és a dongaláb után a harmadik helyen áll a fejlődési rendellenességek sorában. (Szendrői szerk., 2006)
Kezelés és mozgásanyag
Amennyiben a betegséget csecsemőkorban észlelik, konzervatív kezelést kell megkezdeni. A megrövidült izmot passzív gyakorlatokkal kell nyújtani, melyekre a szülőt is meg kell tanítani. A fejet a zsugorodással ellentétesen kell mozgatni, és a feszülő m. sternocleidomastoideus izmot pedig lazítani, nyújtani szükséges. A csecsemőt célszerű úgy elhelyezni, hogy aktív korrekciót végezzen a környezet ingereire reagálva. A csecsemő kiságyát is úgy érdemes elhelyezni, hogy a fény és a hangingerek felé fordulva az a deformitás ellen hasson. Tehát jobb oldali torticollis esetén jobbról és felülről érjék a fény- és a hangingerek, hogy jobbra és felfelé kényszerüljön tekinteni. Úgy etessük, hogy eközben is a korrekció irányába kelljen a fejét mozdítani.
Az újszülött korban kezdett és pontosan végzett konzervatív kezelés az esetek nagy részében gyógyulást eredményez. Ha ez azonban mégsem következik be, akkor az elváltozás súlyosságától függően,1-2 éves korban műtétet kell végezni. A műtét alkalmával le kell választani az izom feszülő részét a sternumról (szegycsontról), illetve a claviculáról (kulcscsontról). Ha a műtétre idősebb korban, később kerül sor, akkor arc aszimmetria marad vissza. (Szendrői szerk., 2006)
Rehabilitáció
A műtét után fiatalabb korban Schanz-féle vattagallér rögzítést, idősebb korban vagy nagyobb fokú deformitás esetén gipszkötést alkalmaznak. A fejet túlkorrigált helyzetben, 2-4 hétig szükséges rögzíteni, majd megkezdhető a nyak tornáztatása. (Szendrői szerk., 2006)
Iskolás korban szem előtt tartjuk a feszes és zsugorodott izmok fellazítását, és a nyak mobilizálását szolgáló gyakorlatokat: fejkörzések, fejfordítások, nyaki hajlítások. Igyekszünk helyreállítani a szimmetrikus fejtartást, és a törzsre ható komplex gyakorlatokat végeztetünk. Fontos feladat beszűkült légzés esetén a légzés helyreállítása, és a helyes fejtartás beidegzése.
Káros és tilos a zsugorodott izom erőltetett nyújtása, fejállás, kézállás, gurulóátfordulás. (Gárdos-Mónus, 2003)
6.11.2.2. Klippel-Feil-szindróma (rövid nyak)
A nyaki gerinc és a vállöv ritkábban előforduló veleszületett fejlődési rendellenességei közé tartozik. A gyermek nyaka rövid, a nyakmozgások beszűkültek, és a vállak közé érő hajvonal jellemzi. (31. ábra)
31. ábra: Klippel-Feil-szindróma
(Forrás: http://en.wikipedia.org/wiki/Klippel%E2%80%93Feil_syndrome, Letöltés:
2015. február 1. )
A deformált csigolyák a nyaki ideggyökök és a gerincvelő mechanikus irritációját okozhatják, mely miatt neurológiai tünetek alakulhatnak ki. (Vízkelety, 1994; Szendrői szerk., 2006)
Hátterében többszörös fejlődési rendellenesség áll. A röntgenfelvételen a nyaki csigolyák közül néhány vagy mindegyik összecsontosodott. A felső háti csigolyák is részt vehetnek a csontos blokk képzésében. Egyéb csigolyafejlődési rendellenességekkel is együtt járhat. (32. ábra)
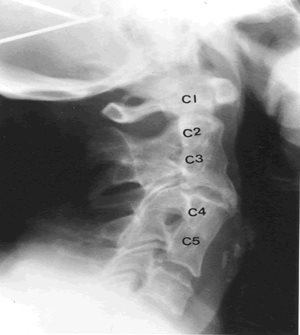
32. ábra: Klippel-Feil-szindróma esetén összecsontosodott nyaki csigolyák röntgenfelvétele
(Forrás:
http://dxline.info/dictionary/syndrome-klippel-feil/#prettyPhoto[pp_gal]/1/
, Letöltés: 2015. február 1. )
A nyak rövidségének korrekciójára plasztikai műtét jöhet szóba, mely során a felső bordák eltávolításával a nyak kissé meghosszabbítható, és bőrplasztikával a hajvonal feljebb helyezhető. (Vízkelety, 1994)
6.12. A vállöv és a felső végtag felépítése és gyermekkori betegségei
6.12.1. A vállöv és a felső végtag felépítése és mozgásai
A felső végtag a vállövi csontok közvetítésével kapcsolódik a mellkas oldalsó-felső részéhez.
A vállöv két csontból áll:
- A kulcscsontból (clavicula), mely a szegycsonttól (sternumtól) húzódik S alakban oldal irányba.
- A lapockacsontból (scapula), amely egy háromszögletű lapos csont a mellkas hátsó, felső felszínén. A csontos mellkassal nincs közvetlen összeköttetése, a kapcsolatot számos izom teremti meg. A lateralis szöglet kiszélesedik, rajta oldalfelé néző ízületi árokkal (cavitas glenoidalis). Hátsó felszínének felső részén merőlegesen álló lapockatövis található (spina scapulae), mely az ízületi árok fölé borulva a vállcsúcsban (acromion) végződik. Ettől kissé medialisan (a test középvonala felé) egy előre tekintő hollócsőrnyúlvány foglal helyet. (33. ábra)
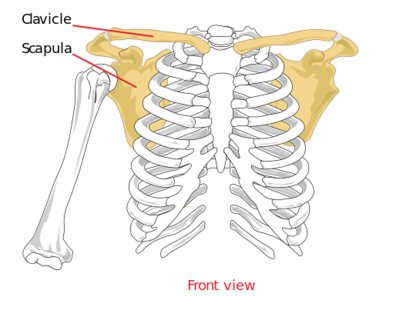
33. ábra: A vállöv csontjai: a clavicula és a scapula
(Forrás: http://hu.wikipedia.org/wiki/Lapocka, Letöltés: 2015. február 9.)
A vállöv ízületei:
- articulatio sternoclavicularis: a szegycsont és a kulcscsont medialis végrészének ízesülése;
- articulatio acromioclavicularis: a kulcscsont lateralis (a test középvonalától távolabb eső része) végrészének és a lapockacsont vállcsúcs nyúlványának (acromion) ízesülése;
- scapulo-thoracalis összeköttetés: nem valódi összeköttetés a lapockacsont és a hátsó mellkasfal között. (34. ábra)
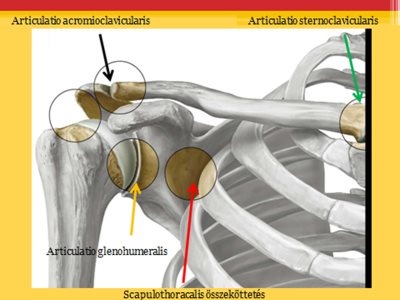
34. ábra: A vállöv ízületei és a vállízület
Forrás: Szerkesztett saját kép
Tekintettel a clavicula szalagos összeköttetéseire és a lapocka sokirányú muscularis kapcsolatára, a vállmozgások korlátozottak, de minden irányban kivitelezhetők:
- vállak/vállöv emelése – elevatio
- vállak/vállöv süllyesztése – depressio
- vállak előrehúzása – protractio
- vállak hátrahúzása – retractio (35. ábra)
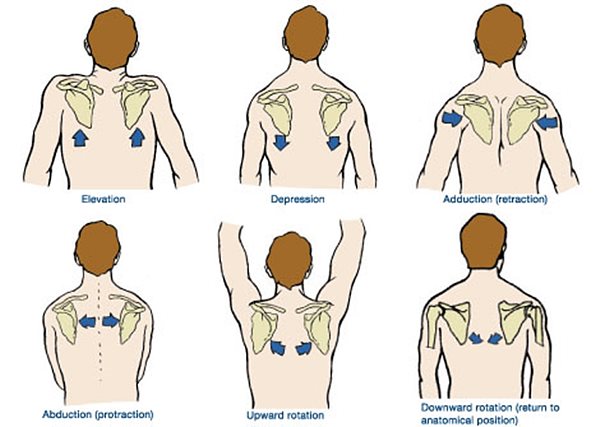
35. ábra: A vállöv mozgásai
(Forrás:
http://suvannamacchapilates.com/anatomy-tuesday-scapula-stabilizers/,
Letöltés: 2015. február 10.)
A felső végtagot alkotó csontok:
- A kar (brachium) csontja a hosszú csöves karcsont (humerus).
- Az alkar (antebrachium) vázát két hosszú csöves csont alkotja, a medialisan lévő singcsont (ulna) és a lateralisan fekvő orsócsont (radius).
- A kéz csontjai: a kéztőcsontok (carpus), kézközépcsontok (metacarpus) és az ujjpercek (phalanx) (36. ábra)
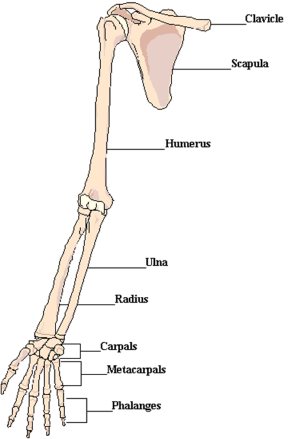
36. ábra: A vállöv és a felsővégtag csontjai
(Forrás: http://nithcheangsanatomy.weebly.com/appendicular-skeletal.html,
Letöltés: 2015. február 10.)
A felső végtag ízületei:
- A vállízület (articulatio humeri), melyet a scapula ízületi árka és a humerus ízületi feje alkot, az ízületi tok bő, és a gömbízületre jellemző mozgások vitelezhetők ki benne: flexio-extensio, abductio-adductio, rotatio és circumductio;
- könyökízület (articulatio cubiti);
- kéztőízület (articulatio radiocarpea);
- a kézközépcsontok és az I. ujjpercek közötti ízületi sor (articulatio metacarpophalagealis);
- a kéz ujjpercei közötti ízületek (articulatio interphalangealis). (Török, 1994)
6.12.2. A vállöv és a felső végtag betegségei
6.12.2.1. Paralysis obstetricalis (szülési felsővégtag-bénulás)
A plexus brachialis (karfonat) vagy az azt alkotó ideggyökök szülés alatti sérülése különböző kiterjedésű bénulással.
Tünetek
A felső végtag a törzs mellett befelé forgatott helyzetben mozdulatlanul fekszik.
Előfordulás
Ezer élveszülött közül 0,4-2 eset fordul elő. (Vízkelety szerk., 2002, 167. old.)
A szülési felsővégtag-bénulás általában nehéz szülések következtében szokott kialakulni, amikor a magzatot érő trauma hatására (fejfordítás, karlehúzás) a szülés közben a plexus brachialis mechanikusan sérül, és ez okozza a bénulást. Attól függően, hogy a plexus mely része sérül, a kórképnek három formáját különböztetjük meg:
- az Erb-Duchenne-féle forma, amely a felkart érinti;
- a Klumpke-féle, az alkart, és előfordul
- az egész végtagra kiterjedő bénulás is. (37. ábra)
A gyakorlatban a legváltozatosabb sérülési formákkal találkozhatunk, és a sérülés súlyossági foka is változó.
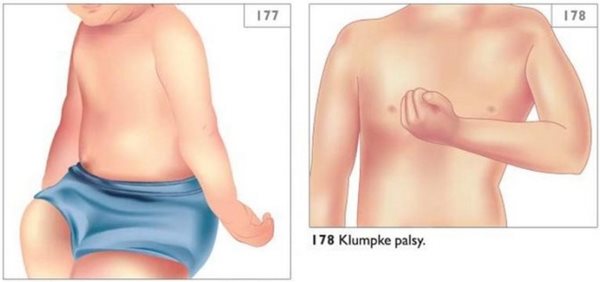
37. ábra: Az Erb-Duchenne- (bal oldalon) és a Klumpke- féle (jobb oldalon) születési felsővégtag-bénulás képe
(Forrás: https://www.pinterest.com/pin/542543086329886861/ Letöltés: 2015. február 1.)
Kezelés
Spontán gyógyulás következik be, ha csak bevérzés, oedema keletkezik az axonok folytonosságának megszakadása nélkül. Regeneráció következhet be úgy, hogy ha az axonok elszakadtak, de az ideghüvelyek folytonossága megtartott. Ebben az esetben az állapot javulása két évig várható. Az ideg teljes szakadás esetén regenerációra kevés az esély. (Vízkelety szerk., 2002)
A B1-vitamin és az elektromos kezelés sietteti a bénulások visszafejlődését. Törekedni kell a kontraktúrák kialakulásának megelőzésére, és ezért az újszülött vagy csecsemő karját abductioban kell rögzíteni, úgy hogy az ingujját kitűzik a pólyához vagy az ágyhoz. Az aktív és a passzív tornát is korán el kell kezdeni (a második héten), mert a tartós rögzítés hatására kialakulhat abductios, kirotációs kontraktúra is. (Vízkelety, 1994)
Az újszülöttkorban kezelésbe vett esetek egy része gyógyul, nagy részükben pedig jelentős javulás következik be. Újszülöttkorban vagy ha 3 hónapig nincsen javulás, megkísérelhető műtétileg az elszakadt idegrostokat összevarrni és a hegesedéseket felszabadítani. A bénult végtag fejlődésében visszamarad, és jelentősen rövidebb lehet, mint az ép oldali.
Két év után további javulást konzervatív kezeléstől már nem várhatunk, de műtéttel a gyermek állapota még sok esetben javítható. A bénult izmok működésének pótlására, főleg a kéz funkciójának javítására ínátültetéseket végezhetnek. (Vízkelety szerk., 2002)
6.12.2.2. Sprengel-féle deformitás (scapula elevata, a lapocka veleszületett magas állása)
Mindkét nemnél előforduló lapockafejlődési rendellenesség.
Tünetek
A vállöv a lapockával együtt egyik vagy (ritkábban) mindkét oldalon magasabban áll, és kiemelkedik a hát síkjából, a lapocka deformált és a nyak-váll vonala aszimmetrikus. (38.a. ábra)
A deformitás oka
Méhen belüli fejődési zavar, melynek következtében a vállöv fejlődése során nem száll le teljesen a szokott módon a nyaki szelvények magasságából. Az esetek egy részében a nyaki vagy háti gerincen, és a bordákon is rendellenesség alakulhat ki. A lapocka körüli izmok a csont helyzetének megfelelően megrövidülnek vagy meghosszabbodnak. A m. trapesius (csuklyás izom) nagyobb részben hiányozhat (Gárdos-Mónus, 2003), és a lapocka felső csúcsától porcos-csontos híd (omovertabralis csont) vagy erős kötőszövetes köteg húzódik az alsó nyaki csigolyák felé. Maga a lapocka kisebb, megrövidülése miatt viszont szélesebb, és a felső része előrefelé fordul. (Vízkelety szerk., 2002)
Tünetek
Az érintett oldalon a lapocka és a váll magasabban áll, és a kar elevatiója (oldalra magasba emelése) akadályozott a lapocka beszűkült mozgásai miatt. (Vízkelety szerk., 2002)
Kezelés és mozgásanyag
Az elsődleges feladat a lapocka környéki izmok (különösen a megmaradt m. trapesius) kilazítása. Hasznosak a légző gyakorlatok karmozgásokkal összekötve. Lazítás után a tartást, lapocka helyzetét korrigáljuk, mely gyakorlatokat célszerű tükör előtt végeztetni. Egyúttal erősíteni ajánlott a lapockát lefelé rögzítő izmokat és a széles hátizmot. (Gárdos-Mónus, 2003)
A deformitás a végtag funkcióját jelentősen nem zavarja, fájdalmat nem okoz, ezért a korrekcióra többnyire kozmetikai okokból kerülhet sor, és ez főként igaz egyoldali esetekben.
A leggyakrabban alkalmazott műtéti eljárás szerint a lapockát a gerincoszlophoz közelebb eső széle közelében átfűrészelik, és a távolabb első részt a környezetből felszabadítva lehúzzák, majd ebben a helyzetben rögzítik a közelebb eső részhez. Fiatalabb korban az egész lapocka lejjebb helyezhető a porcos-csontos híd megszüntetésével, és a rajta tapadó izmok kipreparálásával. (38. b ábra)
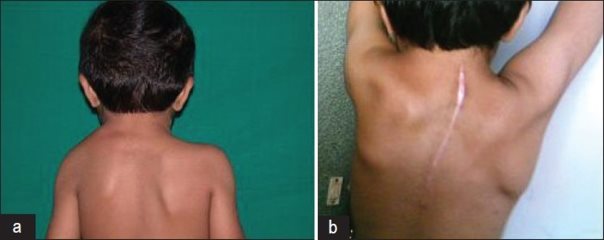
38. a: Sprengel- féle deformitás a lapocka magas állásával
38. b: A műtéti kezelést követően a karmozgások felszabadulása
(Forrás:
http://www.ijoonline.com/viewimage.asp?img=IndianJOrthop_2011_45_2_132_77132_f7.jpg
Letöltés: 2015. február 2.)
6.12.2.3. Luxatio habituális humeri (szokványos vállficam, a vállízület ismétlődő ficama)
Gyermekkorban relatíve ritkán fordul elő, és kiváltó oka a vállízület fejlődési rendellenessége, laza ízületi tok, és a fossa glenoidalis (ízületi árok) alulfejlettsége. (Vízkelety, 1994)
A humerusfej bizonyos vállmozdulatra előre és lefelé luxálódik (ficamodik) az ízületi tokon belül. Ritkán hátrafelé is luxálódhat. (Vízkelety 1994; Vízkelety szerk., 2002)
Kezdetben csak repositióval szűntethető meg, többszöri ismétlődés után már spontán a helyére megy. (Vízkelety szerk., 2002)
Előfordul, hogy a gyermek akaratlagosan, az egyes izmok működtetésével tudja a vállát előre- vagy hátra luxálni vagy subluxált helyzetbe hozni (akaratlagos vállficam).
A habituális vállficam megszüntetésére műtét végzendő, amely a luxatio irányának megfelelően az elülső, illetve a hátsó tokrészletet kell megraffolni, és az inakat megerősíteni. (Vízkelety, 1994)
6.13. A mellkas felépítése és gyermekkori betegségei
6.13.1. A mellkas felépítése és mozgásai
A mellkas (thorax) képzésében részt vesz a gerinc háti része/ hátcsigolyák, a bordák és a szegycsont. (39. ábra)
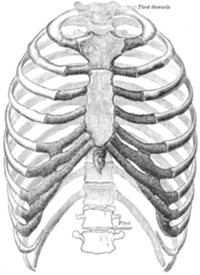
39. ábra: A mellkas csontjai
(Forrás: http://hu.wikipedia.org/wiki/Mellkas, Letöltés: 2015. február 10.)
A szegycsont (sternum)
Jellegzetes lapos csont a mellkas elülső részén.
A csont három részből áll:
- Felső része a markolat (manibrum sterni), felső végén sekély bevágással (incisura jugularis),
- melyhez szöglettel (angulus sterni) kapcsolódik (synchondrosis) a középső rész, a test (corpus sterni).
- A csont (részben) porcos része a kardnyúlvány (processus xyphoideus).
A szegycsont markolati részéhez ízesül a két kulcscsont (clavicula), a markolathoz és a testhez pedig az ún. valódi bordák. (40. ábra)
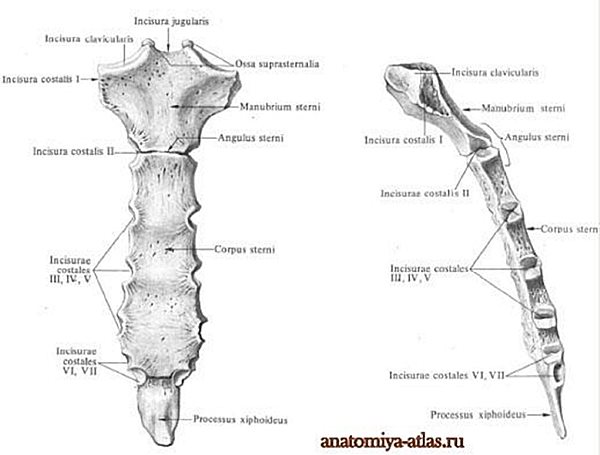
40. ábra: A szegycsont (sternum) elől- és oldalnézetből
(Forrás: http://anatomiya-atlas.ru/, Letöltés: 2015. február 10.)
Borda (costa)
- A mellkas vázást alkotó abroncsszerű, többszörösen hajlított csontok.
- Hátsó végükkel a hátcsigolyákhoz, elülső végükkel közvetlenül vagy közvetve a szegycsonthoz kapcsolódnak.
- Minden hátcsigolyához egy-egy bordapár tartozik, tehát összesen 12 bordapár van.
A bordák tagolása
- 7 pár borda külön, a porcos részével közvetlenül kapcsolódik a szegycsonthoz, ezek a ún. valódi bordák (I.-VII.) (costae verae).
- A következő 3 borda (VIII.-X.) porc segítségével először egymással kapcsolódik össze, majd a szegycsonthoz rögzül, ezek az ún. álbordák (costa spuriae).
- Az alsó két pár borda (XI.-XII.) a szegycsonthoz egyáltalán nem kapcsolódik, ezek az ún. repülőbordák (costae fluctuantes). (41. ábra)
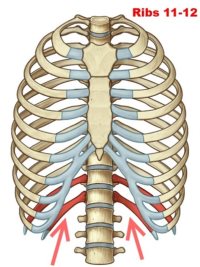
41. ábra: A bordák rögzülése a mellkashoz
(Forrás:
http://www.memrise.com/course/243088/durham-university-medicine-year-one-deutsch/1/
, Letöltés: 2015. február 10.)
A mellkas szerepe:
- Belégzéskor a bordák emelkednek, a mellkas térfogata nő.
- Kilégzéskor a bordák süllyedésével a mellkas térfogata csökken.
- A mellkasi szervek védelme.
A mellkas rugalmasságát az összeköttetései adják meg:
- A bordák a hátcsigolyához ízülettel kapcsolódnak;
- elől a szegycsonthoz porcszövet köti őket (bordaporc);
- a VIII.-X. borda hosszú porcos ív révén van összeköttetésben a szegycsonttal, ez a bordaív.
6.13.2. A mellkas deformitásai
A mellkas gerincoszloppal fenntartott (ízületi) kapcsolata révén szoros összefüggésben vannak egymással. Ezen kívül a mellkas a bordakosarával csontos üreget képez, és védelmezi a mellűri szerveket, a tüdőt és a szívet. A mellkas deformitása, és a deformitások megelőzése szempontjából is fontos szem előtt tartani az összefüggéseket. Nagy jelentősége van a megelőzésnek, melynek eszköze a mellkasfejlesztés. A mellkasfejlesztés célja, hogy a csontos növekedéssel párhuzamosan a hátizmok, a hasizmok, és a mellizmok is fejlődjenek, és mindezt összekössük a tüdő edzését szolgáló légzőgyakorlatokkal. Annál is inkább, mert a gyengén fejlett mellkas szinte minden elváltozás kísérője.
A deformitások javítását, korrigálást mellkasfejlesztéssel, és a törzs izmainak erősítésével kezdjük, melyeket légzőgyakorlatokkal kombinálunk. A légzésgyakorlatok alkalmazásával megteremtjük a gyengén fejlett mellkas jobb működésének lehetőségét, a szervezet jobb anyagcseréjét, emellett a légzőgyakorlatok a mellkas izmait erősítik. A gyakorlatok között szerepeljenek a lassú, kitartott mozgások, melyek az erősítést szolgálják, illetve a lendületes mozgások, melyek a keringésre hatnak. A hátizmok foglalkoztatásánál szem előtt kell tartanunk a felületes és a mély hátizmok funkciói közötti különbséget. A mély hátizmok a gerinc tartásáért felelősek, és az erősítéshez a törzs feszítése, és egyidejű fordítása járul hozzá leginkább. A felületes hátizmokat a karmunka és a törzs többirányú gyakorlatai foglalkoztatják.
Az előre rotáló vállöv akadályozza a tüdőcsúcsokban a levegő szabad áramlását, ezért a vállöv és a lapocka körüli izmok erősítése mellett fontos a megrövidült izmok nyújtása is.
Iskoláskorú gyermekeknél gyakori a rosszul fejlett mellkas, amely lehet hanyag tartás eredménye, de kóros elváltozás is.
A mellkas alakjának megváltoztatását tehát, a mellizmok mellett, a hasizmok és a hátizmok foglalkoztatásával és a légzőgyakorlatok alkalmazásával érhetjük el. (Gárdos-Mónus, 2003)
6.13.2.1. Pectus excavatum (tölcsérmell)
Az elülső mellkasfal ismeretlen etiológiájú (kóreredetű) besüppedése, általában a középvonalban. (42. ábra) A besüppedés tölcsérszerű, és különböző mértékű lehet. Súlyos esetben a sternum (szegycsont) alsó vége megközelítheti a csigolyatesteket. Az elváltozás lehet szimmetrikus és aszimmetrikus. Az elváltozás már a születés pillanatában látható, és a növekedés folyamán általában nem rosszabbodik. Lányoknál viszont az emlő megjelenésével a deformitás szembetűnőbb lesz.
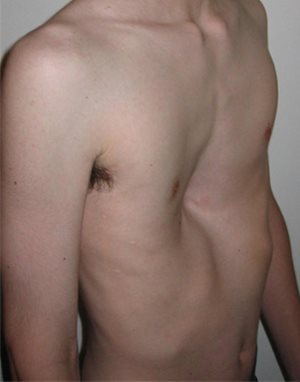
42. ábra: Tölcsérmell
(Forrás:
http://en.wikipedia.org/wiki/Pectus_excavatum#mediaviewer/File:Pectus1.jpg
, Letöltés: 2015. február 1.)
Tünetek
A kisgyermekek általában soványak, törzsük kissé előredőlt, gerincük enyhén kyphotikus, vállaik előrefordultak. A tölcsérmell fájdalmat nem okoz, viszont a fizikai megterhelésre fáradékonyság, nehézlégzés és szapora légzés jelentkezhet. A mellkas besüppedésének mértéke széles értékek között változhat, és a mellűri szervek funkciója, (a légzési illetve a szívműködési funkciók), a besüppedés mértékétől függően romolhatnak. A légzésfunkciós vizsgálatok a vitálkapacitás csökkenését mutathatják. Az EKG felvételen pedig szívtengely-elfordulás, esetleg extrasystolék (soron kívüli szívverések) láthatóak.
Kezelés és mozgásanyag
Kora gyermekkortól ajánlott a légző- és hasizomgyakorlatok rendszeres végzése. Úszást és futást javasolunk, melynek célja a mellkas tágulásának és a vitálkapacitásának a növelése. (Vízkelety szerk., 2002)
Mellkasemeléssel, bordalégzéssel, törzsfeszítő gyakorlatokkal változtathatunk a mellkas alakján. A mellkas tágítására és a behúzódás megszüntetésére a kúszógyakorlatok alkalmasak. Jó hatásúak a térdelőtámaszban végzett törzsfordítások és az erőteljes légzőgyakorlatok minden testhelyzetben. (Gárdos-Mónus, 2003)
A légzés és a szívműködés zavara esetén indokolt lehet a műtét, de gyakran kerül rá sor kozmetikai okokból is. A műtét indokolt lehet még a csökkent fizikai teljesítőképesség, valamint a visszatérő felső légúti infekciók esetén.
A műtéti kezelés során a sternum (szegycsont) hosszirányú, és ha lehetséges, akkor haránt irányú csontátvágását végzik el a bordák átvágásával, közel a deformitás határához. A besüppedt rész kiemelése után belső vagy külső rögzítés szükséges hetekig. Műtét után szelektív légzőgyakorlatok javasoltak, bizonyos esetekben pedig fűző viselését javasolják. A műtét legkedvezőbb időpontja 4 és 14 éves kor között van. (Vízkelety szerk., 2002)
6.13.2.2. Pectus carinatum (tyúkmell)
Ellentétben a tölcsérmellel, a sternum (szegycsont) és a hozzá kapcsolódó bordák középen előemelkednek, mely lehet szimmetrikus és aszimmetrikus, és nagyságában is különböző. (43. ábra)
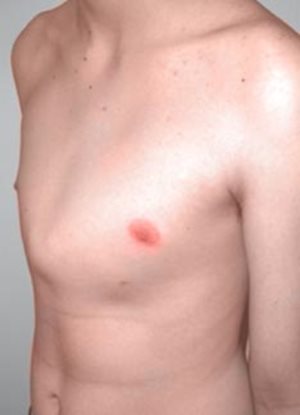
43. ábra: Tyúkmell
(Forrás: http://www.mipectus.com.ar/, Letöltés: 2015. február 1.)
Tünetek
Gyakran társul a tyúkmell deformitásához rossz tartás, elődomborodó has, előrelógó vállak, sovány testalkat. Légzési és keringési rendellenességekhez általában nem vezet. A kozmetikai és a pszichés problémák hasonlóak, mint a tölcsérmellnél.
Kezelés és mozgásanyag
Légzőgyakorlatok javasoltak már kora gyermekkortól. További feladat a megrövidült mellizmok nyújtása, a háti szakasz merevségének oldása, a mély hátizmok erőteljes foglalkoztatása. A szegycsont kiemelkedése miatt a törzsfeszítő, mellkastágító, mellizomnyújtó mozgásokat hason fekve kell végeztetni, és a szegycsontot alátámasztani, hogy kikapcsoljuk a nyújtó és tágító mozgások közben a mellkas előemelkedését. A mellkas merevsége miatt feladat a rugalmasságának növelése, és a rekeszlégzés tökéletesítésével a légcsere javítása. (Gárdos-Mónus, 2003)
Sebészi korrekcióra csak ritkán kerül sor. (Vízkelety szerk., 2002)
6.14. A csípőízület felépítése és gyermekkori betegségei
6.14.1. A csípőízület (articulatio coxae) felépítése
Az ízületi fej a caput femoris (combfej) gömbfelszíne, az ízületi árok a rostos porcgyűrűvel körülvett acetabulum. (Az acetabulum a medencecsont (os coxae) központi részének külső felszínén lévő mély ízületi árok, melynek 1/3-ad részét a csípőcsont (os ileum) központi része, másik 1/3-ad részét a szeméremcsont (os pubis) központi része és harmadik 1/3-ad részét az ülőcsont (os ishii) központi része alkotja.) (44. ábra)
44. ábra: A medencecsont a külső felszínén található acetabulummal
(Forrás: http://www.courses.vcu.edu/DANC291-003/unit_6.htm, Letöltés: 2015. február 10.)
Az ízületi tok bő, de annak falát a test legerősebb szalagjai erősítik, melyek ferdén csavarodva a femuron (combcsonton) tapadnak (ligamentum ilio-, pubo-, és ischiofemorale). (45. ábra)
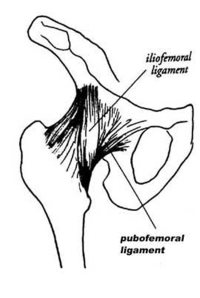
45. ábra: A csípőízület szalagjai
(Forrás: http://www.courses.vcu.edu/DANC291-003/unit_6.htm, Letöltés: 2015. február 10.)
Van egy ízületi üregi szalagja is, mely a comb fejének közepéhez vonul (ligamentum teres) (46. ábra), benne egy tápláló érrel.
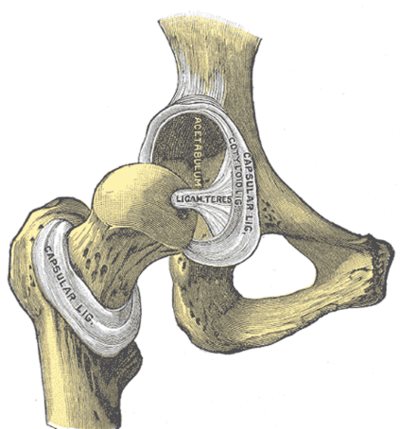
46. ábra: A csípőízület a combfejet tápláló ízületi üregi szalaggal (ligamentum teres)
(Forrás: http://en.wikipedia.org/wiki/Ligament_of_head_of_femur, Letöltés: 2015.
február 14.)
Az ízületben elvileg a gömbízületre jellemző minden mozgás létrejöhet. Elsősorban a flexio vitelezhető ki, hyperextensio viszont az ízületi tokot erősítő, csavarodott szalagok megfeszülése miatt alig lehetséges. Az adductio, rotatio és circumductio is korlátozott mértékű.
6.14.2. Gyermekkori csípőízületi betegségek
6.14.2.1. A veleszületett csípőficam és dysplasia (alulfejlettség) (47. ábra)
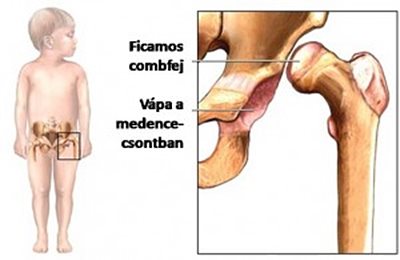
47. ábra: A ficamos combfej helyzete az ízületi árkon (vápán) kívül
(Forrás:
http://www.ortopedszakorvos.hu/csecsemokori-csipoficam-diszplazia-a-csiposzures-jelentosege/
, Letöltés: 2015. február 5.)
Formái és tünetei (48. ábra)
- Laza csípő: a femurfej (combcsont feje) a vápából (ízületi árok) kifelé nyomható, de nem hagyja el a vápát.
- Instabil, luxálható csípő: a femurfej a vápából hátrafelé kinyomható, miközben zökkenést észlelünk.
- Luxatio coxae congenita: nyugalmi helyzetben a femurfej a vápán kívül helyezkedik el. A hajlított csípőt abdukálva a femurfej zökkenés kíséretében többnyire reponálódik (helyreáll), adductióra újra luxatio (reluxatio) következik be.
- Dysplasia coxae congenita: az ízületi vápa sekély, a vápatető meredekebb. Klinikai gyanújelek a csípőabductio korlátozottsága, aszimmetriája. Ultrahanggal és röntgenfelvétellel diagnosztizálható állapot.
- Subluxatio coxae congenita: az előbbihez hasonló állapot, de a femurfej kisebb-nagyobb mértékben diszlokált, a vápatető nem fedi teljesen. Ultrahanggal és röntgenfelvétellel diagnosztizálható.
- Teratológiás csípőficam: az intrauterin életben kialakult ficam, gyakran különböző szindrómák részeként. Többnyire nem lehet reponálni, nem lehet észlelni repositiós jelet.
48. ábra: A- Normál csípő, B- Dysplasia coxae congenita, C- Subluxatio coxae cogenita, D- Luxatio coxae congenita
(Forrás: http://en.wikipedia.org/wiki/Hip_dysplasia_(human), Letöltés: 2015. február 5.)
Előfordulás
A csípőficam szűrővizsgálat és UH-vizsgálat bevezetése óta egyre inkább csökken az 1 hónapos kor alatt nem diagnosztizált csecsemők száma.
Magyarországon az élve születettek 1,5 %-ánál fordul elő instabil csípő, luxatio és dysplasia együttesen. Az élet első napjaiban az instabil csípő a leggyakoribb, ezek 60-70 %-a spontán gyógyul a 3. hétre. Később a valódi luxatió és dysplasiás esetek száma emelkedik.
A csípőficam előfordulása lányoknál 4-6-szor gyakoribb, mint fiúknál, és valamivel több az egyoldali, mint a kétoldali ficam, és a dysplasia.
A veleszületett csípőficam kialakulásában szerepe van az öröklődésnek (poligénes öröklődésű), de megjelenésében szerepet játszanak a külső tényezők is, mint például a farfekvéses szülés, és a lábak szoros pólyázása. Tehát multifaktoriális betegségről van szó.
A poligénes öröklődés miatt családi halmozódás figyelhető meg, vagyis ha a szülő csípőficamos vagy oldalágon fordul elő csípőficam, akkor az előfordulás valószínűsége nagyobb, és 5 % gyakorisággal kell számolni.
A veleszületett csípőficam jelentős hányadát alkotja mind a gyermekkori, mind pedig a felnőttkori csípőbetegségeknek. A későn felismert és későn kezelt esetekben már fiatalkorban kialakul a csípőízületi arthrosis.
A luxálható vagy instabil csípő újszülöttkorban, a luxatio csecsemőkorban gyakoribb és fizikális vizsgálattal felismerhető.
A dysplasiát és a subluxatiot UH-vizsgálattal, vagy a 4 hónapos korban készült röntgenfelvétellel diagnosztizálják.
Szűrővizsgálat
Magyarországon is régi hagyományai vannak a csípőficam szűrővizsgálatnak. 1958 óta folyamatosan valósult meg a szűrővizsgálati rend, melynek első eleme az, hogy minden újszülöttet megvizsgál egy hozzáértő orvos a szülészeti osztályon életének első hetében (általában a 2-4. napon). Ezt követően 3 hetes és 4 hónapos korban megvizsgálja a csecsemőket a családorvos, és rizikófaktor vagy kóros állapot esetén – amilyen korán csak lehet - ortopéd szakorvoshoz kerülnek. A kezelési eredmények annál jobbak és a kezelési idő annál rövidebb, minél korábban megkezdődik a kezelés.
Tünetek
Az észrevételek rendszerint néhány hetes-hónapos csecsemőre vonatkoznak.
A leggyakoribb panaszok csecsemőkorban, amelyek gondos megfigyelésen alapulnak:
- a csecsemő végtagjai nem egyforma hosszúak, kifelé forgatott helyzetben vannak;
- a combráncok és a gluteofemoralis redők nem egyformák;
- a csecsemő alsó végtagjait nem egyformán, a kóros oldalon kevésbé mozgatja.
Az alsóvégtag rövidsége rendszerint látszólagos, melynek oka, hogy a csípők egyike abductiós, vagy adductiós helyzetben van.
Az anya azon megfigyelése, hogy a csecsemő egyik alsó végtagját kevésbé mozgatja, gyakran dysplasia vagy ficam rejtőzik. A csípőficam az általános mozgásfejlődésében is okozhat visszamaradást.
Fizikális vizsgálatok
A pelenkából kibontott csecsemőnél a végtagok aszimmetrikus helyzete, kirotációja, és a combránc aszimmetriája dysplasia vagy ficam gyanúját keltheti. A kóros oldalon - a combok háti oldalán - több a ránc és mélyebbek, mint az ellenkező oldalon, amely akkor is fennáll, ha a végtagokat szimmetrikus helyzetbe hozzuk. (49. ábra) Feltűnhet, hogy a csecsemő az egyik alsó végtagját kevesebbet mozgatja. Ha az egyik csípőízületben abductios kontraktúra van, akkor a végtagokat összetéve a másik, az adductioban lévő rövidebbnek látszik, azonban szimmetrikus helyzetben ez a látszólagos hosszkülönbség eltűnik. Az abductiós csípőkontraktúra jelentősége abban van, hogy az ellenkező oldali adductios helyzet dysplasia kialakulására hajlamosít.
A csípőízületi vizsgálat során a vizsgálóasztalra fektetett csecsemővel szemben állva mindkét lábszárat átfogva erőszak nélkül a térdeket maximálisan hajlított helyzetbe kell hozni, és a csípőízületet 90 fokig behajlítani. Ezt követően meg kell figyelni, hogy a térdek egy magasságban vannak-e, majd a talpak felől megtekinteni a csípő kontúrját. (49. ábra)
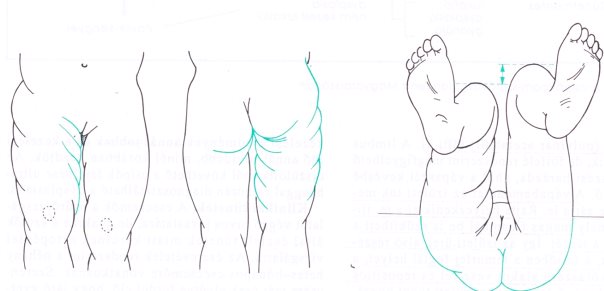
49. ábra: A csípődyslpasia és a luxatio gyanújelei
Bal oldali kép: combránc aszimmetria a combok hasi oldala felől, a kóros (jobb oldalon) több redő van és mélyebbek
Középső kép: combránc aszimmetria és a gluteofemoralis redő aszimmetriája a combok háti felszínén
Jobb oldali kép: a derékszögig behajlított csípők és térdek helyzete mellett a luxatiós oldalon a comb rövidebb, a térd lejjebb van, és a comb oldalán a
trochanter major előemelkedik a csípő kontúrjából
(Forrás:
http://amikisvarosunk.hu/cikk/csecsemokori-szurovizsgalatok-veleszuletett-csipoficam
, Letöltés: 2015. február 3.)
Luxatio esetében a nagy trochanter tájéka a csípő kontúrjából előemelkedik.
A csípők 90 fokos flexiós helyzetének és a térdek teljes flexiójának elérése után a combok távolítása következik. Instabil csípőnél a csípőízület lazasága miatt a combfej könnyen elhagyja a vápát. A luxálhatóság vizsgálata úgy történik, hogy a maximálisan behajlított csípőket és térdeket átfogja a vizsgáló, és a hüvelykujját a comb belső oldalára, a többi négy ujját pedig a külső oldalára, a nagy trochanter tájékára helyezi. Ebben a helyzetben az egyik kézzel rögzíti a medencét, a másik kézzel pedig vizsgálja az ellenoldali csípőízületet. Végezhető a vizsgálat úgy is, hogy az egyik kéz a gátat fogja, és rögzíti a medencét, és a másik kéz pedig az előzőkben leírt módon a hüvelykujj segítségével az egész combot a comb tengelyének irányában hátrafelé nyomja. Luxálható csípő esetén a fej kis zökkenés kíséretében elhagyja a vápát. Ellenkező irányú mozgatásra a combfej újra a helyére kerül. Az adductio fokozásával a luxatio könnyebben jön létre. (50. ábra)
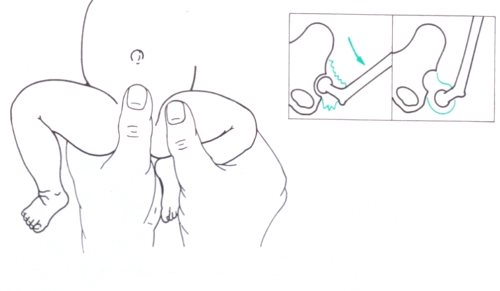
50. ábra: Az instabilitás, luxálhatóság vizsgálata és jele, (amikor a hüvelykujjunkkal a femurfejet a vápából luxálni tudjuk)
(Forrás:
http://amikisvarosunk.hu/cikk/csecsemokori-szurovizsgalatok-veleszuletett-csipoficam
, 2015. február 5.)
Luxatio esetén távolításkor a combfej zökkenés kíséretében reponálódhat, adductióra pedig elhagyja az ízületi árkot. A zökkenést olykor kattanás-szerű hang kíséri, amelyet repostiós-luxatiós jelnek vagy Ortolani-tünetnek nevezünk. (51. ábra)
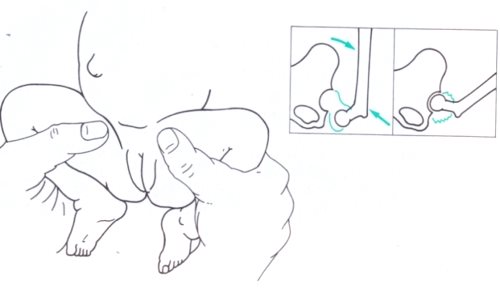
51. ábra: Repositiós jel (Ortoláni-tünet) a csípőt abdukálva a femurfej a vápába reponálódik
(Forrás:
http://amikisvarosunk.hu/cikk/csecsemokori-szurovizsgalatok-veleszuletett-csipoficam
, Letöltés: 2015. február 5.)
A vizsgálat utolsó fázisa a csípők adductios kísérlete a csecsemő hasonfekvő helyzete mellett. Ehhez az egyik oldalon a csípőt abductióba kell hozni, és a vizsgált oldalon megnézni, hogy a középvonalon túl addukálható-e.
Az instabil csípő és a luxatio fizikális vizsgálattal felismerhető. A csípő dysplasia azonban teljes biztonsággal csak ultrahanggal vagy (4 hónapos kor körül) röntgenfelvétel alapján diagnosztizálható.
Dysplasia gyanúja merül fel, ha:
- a hason fekvő csecsemőn feltűnő ráncaszimmetria van, és a csípőket tapintva, azokat szimmetrikusnak találjuk;
- a csípők Lorenz-abductiója (hajlított helyzetben végzett abductiója) korlátozott, kevesebb, mint 60 fok;
- abductiós pelenkázásra vagy betétes Rugi-nadrág viselésére a kontraktúra nem oldódik.
A subluxatio tünetei lényegében megegyeznek a dysplasia tüneteivel, de kifejezettebbek lehetnek.
A már járó, idősebb gyermekeknél a Trendelenburg-tünet is vizsgálható (lásd a sántításnál). Ha a gyermek egyik lábát felemeltetjük, normál körülmények között a felemelt oldali gluteális (farpofa) vonal a vízszintes fölött van, de ha az álló oldali csípőabduktorok (m. gluteus medius – középső farizom, m. gluteus minimus – kis farizom) gyengék, akkor a felemelt oldal lesüllyed. Ez két okból következhet be. Vagy azért, mert csípőficam esetén a m. gluteus medius és minimus eredési és tapadási pontjai közelebb kerülnek egymáshoz, és ezért nem képesek megfeszülni, vagy azért mert az izom maga gyengült (bénulás). Ebben az esetben álláskor és járáskor a betegek azért döntik át a törzsüket az álló oldal felé, hogy ezzel korrigálják a kóros mechanikai viszonyokat, valamint javítsák és korrigálják a járásukat. Álláskor és járáskor a csípőabduktorok gyengeségéből adódóan a törzs álló oldal felé döntését Duchenne-tünetnek nevezzük.
Ultrahangvizsgálat
Az ultrahangvizsgálat fájdalommentes, objektív képalkotó módszer, amellyel vizsgálható a vápa csontos és porcos fejlődése és a combfej elhelyezkedése. Segítségével nyomon lehet követni a csípőízület fejlődését és korán felfedezhető a csípőízületi dysplasia.
Röntgentünetek
Röntgenfelvételt általában 4 hónapos kor körül végeznek, abban az esetben ha csípődysplasia vagy luxatio gyanúja merült fel: pozitív a családi anamnézis, méhen belüli térszűkületre utaló tartási rendellenesség állt fenn, illetve ha az ultrahanggal vagy a fizikális vizsgálattal a pontos kórisme nem állítható fel. A röntgenfelvételen pontosan megállapítható a vápatető meredeksége, és a combfej csontmagjának megjelenése. Különböző segédvonalak használata megkönnyíti az eltérés megállapítását. A leghasználatosabbak a Kopits-négyszög, a Menard-Shanton-, és az Obredanne-vonal.
Kezelés
A veleszületett csípőficam megelőzésében és a korai felismerésben rendkívüli szerepe van a szűrővizsgálatnak. A kezelés alapelve, hogy minél korábban és minél kíméletesebb módszerrel kell végezni. A korán kezdett kezelés általában rövidebb ideig szokott tartani, és ez is a kíméletességet jelenti. Minden esetben javasolt a csípők szétpelenkázása, valamint a pólya használata helyett a hálózsák-, illetve a rugdalódzó használata, mert így kedvező feltételeket teremtünk a csípő fejlődésének. Laza és luxálható csípő esetén is ugyanez a javaslat, és 2-3 hetes korban meg kell ismételni a vizsgálatot. Amennyiben a tünetek megszűntek, és nem észlelhető a luxatiós-repositiós jel, úgy továbbra is az előző pelenkázási módot ajánlják. 60-70 %-ban észlelhető a luxálhatóság megszűnése csupán a szétpelenkázás alkalmazásával.
Ha 2-3 hetes korban végzett vizsgálat alkalmával fennáll a luxálhatóság, vagy a luxatio jele, akkor Pavlik-kengyelt alkalmaznak. (52. ábra)

52. ábra: A Pavlik-kengyel
(Forrás:
http://www.bestlineprotetic.ro/blp/hu/Termekek/0/Termekek-gyerekeknek-25/Pavlik-kengyel-219
, Letöltés: 2015. február 3.)
A méret szerinti Pavlik-kengyel beállításának alapelve, hogy a csípőízületekben 90 fokos, vagy olykor ennél valamivel nagyobb flexiós helyzetet biztosítson, és figyelni kell arra, hogy az anya úgy öltöztesse a csecsemőt, hogy a ruházat ne akadályozza a csípők szabad mozgását.
A kengyel lényege, hogy a csípőízületet hajlított és távolított helyzetben tartsa, mely elősegíti az ízületi árok képződését, és a combfej vápában tartását.
Ha a kezelést 1 hónapos kor alatt sikerült megkezdeni, akkor az esetek túlnyomó többségében 3 hónap alatt teljes gyógyulás érhető el, és a kengyel elhagyható.
A Pavlik-kengyel csak addig alkalmazható, amíg a csecsemő fekszik. Ha már felül és még további kezelésre lenne szüksége, akkor a csípők abdukált helyzetét biztosító merevebb készüléket (abduciós sín) kell alkalmazni. (53. ábra)
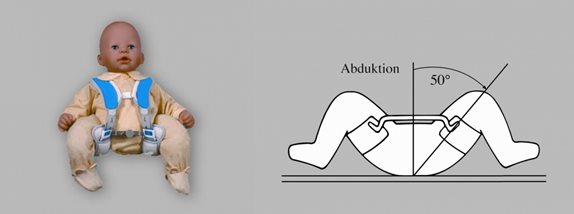
53. ábra: Az abductios sín, és a sín által biztosított abductio mértéke
(Forrás:
http://sejk.oep.hu/?s=segedeszkoz&ttt=310001784&termek=coxaflex
, Letöltés: 2015. február 6.)
Helyenként Frejka-párnát is használnak a csípőficam kezelésére. Elterjedt az újszülött kortól használható Barlow és van Rosen által ajánlott abductiós sín. Idősebb csecsemőkön a Pavlik-hám hatástalansága miatt kerülhet sor az „over-head” kezelésre.
Az 1 éves kor után kezdett konzervatív kezelés eredményei annyira kedvezőtlenek, hogy ilyenkor már a műtéti megoldás javasolt.
A világra hozott csípőficam, és a konzervatív kezelés után visszamaradt dysplasiás komponensek megoldására a következő műtéti lehetőségek állnak rendelkezésre:
- Nyílt műtéti repositio: a leggyakoribb, és fél-egy éves kor körül indikált
- Colonna-féle arthroplastica;
- Varizáló-derotációs osteotomia;
- medenceosteotomiák;
- Salter szerinti műtét;
- Pemberton szerinti műtét;
- Dega szerinti műtét;
- Chiari féle medencosteotomia;
- hármas medenceosteotomia;
- vápatetőképzés.
A felsorolt műtétek jó eredményt hoznak, és mindenképpen jobbak, mint a későn kezdett konzervatív kezelés, de a műtétekkel soha sem érhető el olyan tökéletes gyógyulás, mint amelyet az egy hónapos kor előtt kezdett Pavlik-kezeléstől várhatunk. (Vízkelety szerk., 2002; Szendrői szerk., 2006)
A csípőficam utáni állapot
A csípőízület a veleszületett elváltozás miatt kíméletet igényel, főleg igaz ez azokban az esetekben, amikor az elváltozás deformitással gyógyult. A csípőízület felnőttkori arthrotikus (ízületi porckopás) elváltozásait jelző első tünetek a korábbi életévekre tehetőek azokban az estekben, amikor valamely gyermekkori betegség következtében megbomlik a combfej és a csípőízületi árok kongruenciája (megegyezése).
Ezért károsak lehetnek a csípőízület tartósabb terhelésével járó mozgások, rázkódtatással járó ugrások, lordotizáló gyakorlatok. Mozgásanyagukban előtérbe kell helyezni a csípő távolítók (m. gluteus medius, és minimus), és a hasizmok erősítését, de fontos szempont, hogy az alsóvégtag erősítése részben terhelés nélkül, tehát fekvő- vagy ülőhelyzetben végeztessük.
Ha a medence előrebillen, akkor lordózis ellen ható gyakorlatokra, hasizom- és hátizom erősítésre van szükség. Előnyben részesíthetőek az oldalfekvő helyzetben végzett gyakorlatok, melyekkel a csípőtávolító izmok erősítését célozzuk, illetve álló helyzetben a széles alapon való járások. A csípőficam utáni állapotok esetében kimondottan jó hatású, és ajánlott az úszás, és főként a mellúszás. A mellúszás esetén viszont a szimmetrikus lábtempót kell megkövetelni.
A célzott izomerősítés mellett, amely a has- és a farizmokat érinti, nagyon fontos az egész szervezet edzését szolgáló mozgásanyag a túlterhelés elkerülése mellett.
Mérlegelni kell a hosszantartó gyaloglás, séta, túrázás időtartamát, és az alsóvégtag tartós terhelését (főként a megnövekedett) testsúly mellett. (Gárdos-Mónus, 2003)
6.14.2.2. Athritis transitorica coxae (átmeneti csípőízületi gyulladás)
Hirtelen kialakuló csípőízületi (savós) gyulladás, mely rendszerint néhány nap alatt gyógyul. Az esetek mintegy felében a gyulladást megelőzően 1-2 héttel felső légúti gyulladás zajlott le. A bakteriális gyulladás, a toxinhatás, a vírusos fertőzés, és a trauma is kiváltó ok lehet, és többször is ismétlődhet.
Előfordulás
2-12 éves korban, tavasszal és ősszel gyakoribb. A veszélyeztetett korcsoportban a gyakorisága 0,5 %-ra becsülhető.
Tünetek
Hirtelen fellépő állás-, járásképtelenség, comb-, térd-, és csípőfájdalom. Gyakran a térdben jelzi a gyermek a fájdalmat, és csak a csípő mozgáskorlátozottsága hívja fel a figyelmet a csípőízület érintettségére. A gyermek sokszor nem is tud lábra állni vagy sántít, és végtagját nem terheli, esetleg az abductiós kontraktúra miatt az érintett végtagot hosszabbnak látják. A csípőízület vizsgálata során mozgáskorlátozottság észlelhető, és a mozgáshatárokon pedig fájdalmat jelez a gyermek. Ultrahang vizsgálattal kimutatható az ízületi folyadékgyülem, és indokolt esetben röntgenfelvételt kell készíteni, mert ez alapján ítélhető meg, vajon nem kezdődő Perthes-kórról van-e szó. Azonban a biztos kórisme csak később állítható fel, amennyiben a tünetek gyorsan megszűnnek, és nem észlehető Perthes-betegségre vagy más csípőízületi elváltozásra utaló röntgenjel, akkor maradhat a transitoricus arthritis kórisméje.
Kezelés
Ágynyugalomra és exteniós kezelésre a panaszok gyorsan, 5-10 nap alatt megszűnnek. Nagy mennyiségű folyadékgyülem esetén ajánlatos leszívni, hogy elkerülhető legyen a femurfej károsodása, ami a fokozott ízületi nyomás következtében alakulhat ki.
A gyermeket a panaszok megszűnte után is ellenőrizni kell, és három hónap múlva röntgen- felvételen lehet meggyőződni arról, hogy nincsen-e kialakulóban Perthes-kór, mert az esetek 5-10 %-ában Perthes-kór fejlődik ki.
6.14.2.3. Perthes-kór (Legg-Calvé-Perthes-betegség)
A femurfej (combfej) elhalása gyermekkorban, mely különböző fokú deformálódáshoz vezet. A kórképet csaknem egyidőben (1910) Legg, Calvé és Perthes írták le először.
Előfordulás
Gyakorisága a veszélyeztetett korcsoportban 0,5-1 %-ra tehető, a második leggyakoribb csípőízületi betegség. Általában 3-11 éves kor között fordul elő, fiúknál négyszer gyakoribb, mint lányoknál, és 15 %-ban kétoldali. A transitoricus csípőízületi arthritisek egy részében (5 %) Perthes-kór alakul ki.
Kórok
A betegség oka a mai napig nem tisztázott, de valamilyen ok miatt a femurfej csontmagjának vérellátása zavart szenved, és a csontgerendák elhalnak. Anatómiai variánsok ehhez kedvező feltételeket teremthetnek. Így válhat a transitoricus arthritisben keletkezett folyadékgyülem nyomásfokozódást kiváltó tényezővé és okozhat érelzáródást. Megfigyelték Perthes-kóros gyermekeken a csontérés visszamaradását és gyakran nagyobb a testsúlyuk is az átlagnál.
A betegség kezdeti szakaszában az ízület egyes elemeinek gyulladásos jeleit és oedemáját (vizenyő) tapasztalták, majd a csontmagban elhalásos szigeteket, amelyek mindjobban kiterjednek a csontmagra és a növekedési porccal határos részre. Ezt követően a környező részekről jól erezett kötőszövet nő be az elhalt részekbe, és megkezdi annak lebontását, és a helyébe új csont képződik. A folyamat előrehaladtával az egész csont átépül, de az átépülés folyamatában a rá ható erők deformálhatják az ízületi porccal együtt, és így a szabályos csontszerkezetet mutató femurfej végül többé vagy kevésbé deformált lesz.
Tünetek
A szülők először rendszerint arra panaszkodnak, hogy gyermekük járása furcsa, és ha többet szaladgál, akkor sántít, majd pihenés után ismét normálisan jár (intermittáló sántítás = időszakos sántítás).
Gyakran panaszkodnak ezek a gyermekek bizonytalan fájdalomra a csípőtájékon, és a combban, de sokszor kifejezetten a térdízületre lokalizált fájdalomra, ami megtévesztő lehet. A betegség kezdeti szakaszában a klinikai tünetek nagyon szegények lehetnek és a röntgentünetek is csak később jelentkeznek.
Fizikális vizsgálat
Az érintett oldalon a comb és a farizom sorvadtabb lehet, mely már a megtekintés alkalmával szembetűnik és a tapintással érzékelhetővé is válik. A csípőízületek mozgásait összehasonlítva kell értékelni, és így 5-10 fokos csökkenés is észlelhető az érintett oldalon. A deformitás egyik korai tünete a befelé rotatio, és az extensio korlátozottsága. A betegség előrehaladása és a deformitás kialakulása a mozgáskorlátozottság fokozódásához vezet.
A betegség 3-5 év alatt zajlik le, és gyógyul, és a betegség lezajlása után, még ha jelentős deformitással gyógyult is, ritkán vannak komolyabb panaszok a gyermekkorban.
Röntgentünetek
A vizsgálat alapján felmerült gyanú esetén helyes a csípőízületekről összehasonlító felvételt készíttetni a-p irányban és Lauenstein-helyzetben (54. ábra). (Lauenstein helyzet: a csípők hajlított, távolított, kifelé forgatott helyzete, melyben a combnyakról és –fejről megközelítően oldalirányú felvétel nyerhető.) Gyarkan előfordul ugyanis, hogy az a-p felvételen még nincsen elváltozás, amikor a Lauenstein-helyzetben már a fej elülső részének ellapulása észlelhető.
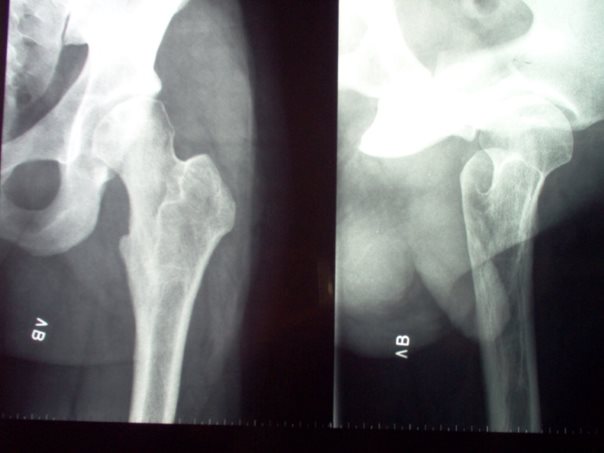
54. ábra: A bal csípőízületről készített a-p és Lauenstein-felvétel
(Forrás: Saját kép)
Patológiailag és a röntgentünetek alapján a betegség lefolyásában négy stádiumot különíthetünk el:
- stádium: A röntgen-felvételen látható az ízületi rés kiszélésedése, amit az oedema (vizenyő) és a folyadékgyülem okoz.
- stádium: Jelentkezik a femurfej csontmagjának az elhalása és lelapulása.
- stádium: Mészszegény gócok jelennek meg, és egyre nagyobb részt foglalnak el a csontmagból, amit a benyomuló érdús kötőszövet okoz, amely az elhalt csontot lebontja és helyette új csontot termel. Ezt nevezzük fragmentációs stádiumnak.
- stádium: A regeneráció előrehaladtával az elhalt csont helyét fokozatosan az új csont foglalja el, mésztartalma és a csontszerkezete normalizálódik. A fej formája többé-kevésbé deformálódhat, lelapulhat, megnagyobbodhat.
A csont elhalásának Catterall ugyancsak négy stádiumot különít el, és a stádiumok sorrendjében romlik a betegség prognózisa.
Kezelés
A kezelés alapelve a csípőízület tehermentesítése és a femurfej jó fedése az ízületi árokkal (containment elv) a betegség idejére.
Ez az elv különbözőképpen valósítható meg:
- Járógép alkalmazásával, amely a terhelés alól tehermentesíti a csípőízületet, mivel az az ülőgumóról a járógépen és kengyelen keresztül áttevődik a talajra.
- Mankóztatással is megvalósítható a tehermentesítés, ha a gyermek két mankót használ, és az érintett alsóvégtagra nem terhel rá. (Kétoldali folyamatnál ez nem kivitelezhető.)
- Fektetéssel is biztosítható a tehermentesítés a betegség idejére (3-5 év). Azonban a gyakorlat azt mutatja, hogy a 3-11 éves gyerekek ágyban tartása szinte lehetetlen.
- A műtéti beavatkozások célja a terhelési viszonyok megváltoztatása, és a fej jobb fedése a vápa által, a femurfej vérellátásának javításával, és ezzel a folyamat meggyorsítása.
Jelenleg a leggyakrabban alkalmazott módszer a műtéti beavatkozás, és a femur osteotomiája (csontátvágása) a kis trochanter (kistompor) felett. (55. ábra)
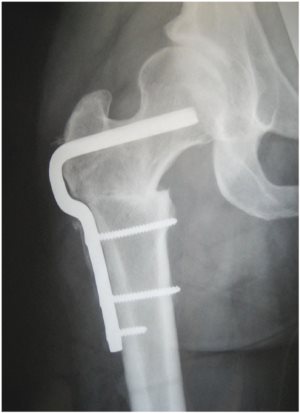
55. ábra: Femur osteotomia utáni röntgenfelvétel
(Forrás:
http://en.wikipedia.org/wiki/Osteotomy#mediaviewer/File:FO_after.jpg
Letöltés: 2015. február 8.)
Az osteotomiával a terhelési viszonyok megváltoztatása és a fej centrális helyzete a cél. A centrális helyzetet előzetes röntgenvizsgálattal lehet meghatározni, és rendszerint enyhe fokú varizálással és a femurfej befelé forgatásával érhető el. (A varizálást egy medialis alapú (a test középvonala felé tekintő alap) ék kivételével lehet elérni.) A csontátvágást követően a femurfejet a kívánt helyzetbe kell hozni, és a végtag középállásában a csontvégeket fémsínnel és csavarokkal egyesíteni. A stabil belső rögzítés mellett gipszkötés nem szükséges, ha viszont a belső rögzítés nem elég stabil, akkor 4-6 hétre medencegipsz szükséges. A tornáztatás után a betegség stádiumától függően kezdjük meg a gyermeket járatni, vagy ha szükséges, akkor még tovább tehermentesíteni (fektetéssel vagy járógéppel).
Az osteotomiával „nem csupán” a terhelési viszonyokat változtatják meg, és ezáltal a femurfej fedettségét a vápa által, hanem javul a combfej vérkeringése is, és így meggyorsul a betegség lefolyása.
Ugyancsak a femurfej jobb fedésére medence-osteotomia is végezhető (Salter-, Pemberton-, vagy Chiari-féle medence-osteotomia). (Vízkelety szerk., 2002)
Mozgásanyag
A tehermentesítés időszakában az általános kondicionálásra, az egészséges ízületek mozgatására, és az érintett oldal óvatos, tehermentesített, fájdalomhatárig történő aktív tornájára kerül sor.
Évenként ajánlatos ellenőriztetni a csípőízületet akkor is, ha különösebb panasz nem merül fel, mert a betegség legtöbbször a femurfej deformálódásával gyógyul, és ezért fennáll az arthrosis (porckopás) korai kialakulásának veszélye. Ezért a csípőízület fizikai igénybevételét gyógyulást követően is a minimálisra kell csökkenteni. A normál iskolai testnevelés alóli felmentés indokolt, és a csípőízület tehermentesített helyzete melletti gyakorlatokat és mozgásformákat szükséges előtérbe helyezni. A sportok közül különösen ajánlott az úszás, a vízben való mozgatás, a gyógyúszás és a kerékpározás.
Káros és tilos a csípőízület terhelése zökkenéssel és nagy ellenállással, az ugrások, és szökdelések, a merev talajon való futás, a nagyobb terhek emelése, hordása, illetve a hosszan tartó állás, és gyaloglás. (Gárdos-Mónus, 2003)
6.14.2.4. Epiphyseolisis capitis femoris – coxa vara adolescens (serdülőkori combfejelhalás)
A betegség lényege a femurfej epiphysisének (csöves csontok ízületi vége) hátra- és lefelé csúszása, fordulása a combnyakon.
Formái:
- Epiphyseolisis lenta (lassan kialakuló forma): Az esetek 95 %-ában a betegség lassan fokozatosan fejlődik ki.
Tünetek: térd-, comb-, csípőfájdalom, kifelé rotált végtagállás, és a csípő befelé rotatiójának korlátozottsága. - Epiphyseolisis acuta (gyorsan kialakuló forma): Ritkán, az esetek 5 %-ában hirtelen következik be az elcsúszás, amikor a gyermek elcsúszik, és nem tud lábra állni, viszont fontos tudni, hogy ez sem traumás eltérés.
Tünetek: a gyermek az elesést követően nem tud lábra állni, kifelé rotált végtagállás, csípőfájdalom, nagyfokú mozgáskorlátozottság.
Előfordulás
A gyermekkori csípőízületi betegségek sorában gyakoriság szempontjából a harmadik helyen áll. Fiúknál 13-16, lányoknál 11-13 év között a leggyakoribb.
Gyakoriság
Fiúknál gyakoribb, az arány 2:1, és gyakran kétoldali.
A serdülőkor combfej-elcsúszás észlelése mellett a fiúknál túlsúly, a lányoknál magas növés figyelhető meg. Jellemző a dystrophia adiposogenitalisos (= elhízással, a nemi szervek fejletlenségével járó endokrin betegség) alkat (56. ábra) , a pubertáskori eunuchoidismus (= a hereműködés hiánya vagy funkciózavara miatt bekövetkező kóros állapot) és általában a nemi érés elhúzódása.
56. ábra: Dystrophia adiposogenitalisos alkatú fiú
(Forrás: http://www.medkarta.com/?cat=article&id=20856, Letöltés: 2015. február 8.)
Kórok
A betegség kialakulásában szerepet játszhat a növekedési és a nemi hormonok közötti átmeneti aránytalanság, ezért is jellemzően a prepubertás korban lép fel, amikor a növekedési hormon termelés túlsúlyban van a szexuálhormon termeléssel szemben. Amikor az évi növekedés mértéke a legnagyobb, akkor a leggyakoribb az epiphyseolisis is, és a nemi érésnek megfelelően a lányoknál ez az időszak két évvel korábbra esik. A hormonális állapottal való összefüggésre utal az is, hogy a betegség a menarche (= a menstruáció megindulásának az időszaka) megjelenés után nem fordul elő. Azonban az epihyiseolisis előfordulhat teljesen normál alkatú gyermekeken és ritkán fiatalabb korban.
Tünetek
Megtekintéskor már feltűnhet, hogy a gyermek az érintett oldali végtagját kifelé forgatott helyzetben tartja, ami kifejezettebb lehet járáskor.
A csípőízület mozgásainak vizsgálata háton fekvő helyzetben történik. Fekvő helyzetben a gyermek lábszárai keresztezik egymást, és ha a két oldal mozgásait összehasonlítjuk, akkor az érintett oldal mozgáskorlátozottsága tapasztalható, ami a befelé rotatiot érinti leginkább. Az érintett csípőízület hajlításakor a végtag abducitós és kifelé forgatott helyzetbe kerül, (ami az ízület kényszermozgása a combfej hátrafelé fordulása miatt), és ezt nevezzük Drehmann-tünetnek.
Röntgentünetek
Epiphyseolisis gyanúja esetén összehasonlító röntgenfelvétel készül a-p és Lauenstein helyzetben, sokszor ugyanis a látszólag ép csípő is érintett. A röntgenképen már minimális elcsúszás is jól felismerhető. (57. ábra)
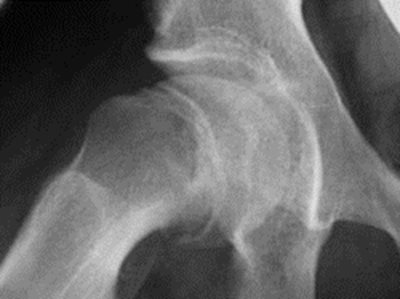
57. ábra: Az epiphyseolisis capitis femoris röntgentünete
(Forrás:
http://www.ortho.uni-luebeck.de/F%C3%BCr+Patienten/Kinderorthop%C3%A4die/Krankheitsbilder+und+Leistungspektrum/Epiphyseolysis+capitis+femoris+(ECF).html
, Letöltés: 2015. február 9.)
Kezelés
Nagyon fontos az elváltozás korai felismerése, és a gyermek mielőbbi szakintézetbe való irányítása.
A konzervatív kezelési eljárásoktól eredmény nem várható.
A combfej kis fokú elcsúszása esetén (az epiphyisis hátrafelé fordulása nem nagyobb 30 foknál vagy az elcsúszás mértéke nem haladja meg a nyakszélesség 1/3-át) a nyakon keresztül az epiphsisbe vezetett drótok vagy csavar akadályozza meg a további elmozdulást. (58. ábra)
A gyermek a műtét utáni 10. napon mankóval felkelhet, és három hét múlva már terhelve járhat és iskolába mehet. 1-2 év alatt csontosodni fog a növekedési porc, és utána a behelyezett belső rögzítő (szög vagy csavar) is eltávolítható.
A combfej nagyobb fokú elcsúszása esetén korrekcióra van szükség az elmozdulás helyén. A legjobb eredményt a combnyak ék-osteotomiája hozhatja, amikor a repositio során a combnyak hátsó felszínén haladó erek sérülése megakadályozható. Ezt az osteotomiát követően is belső rögzítésre van szükség, amit csak ritkán kell gipszrögzítéssel megerősíteni.
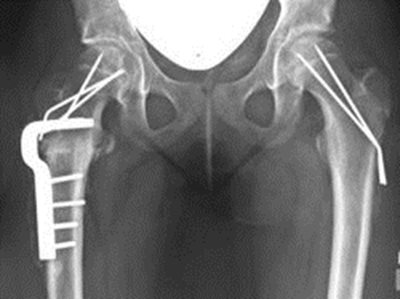
58. ábra: Az epiphyseolisis capitis femoris műtéti megoldásai
(Forrás:
http://www.ortho.uni-luebeck.de/F%C3%BCr+Patienten/Kinderorthop%C3%A4die/Krankheitsbilder+und+Leistungspektrum/Epiphyseolysis+capitis+femoris+(ECF).html
, Letöltés: 2015. február 8.)
Nagyobb fokú elcsúszás esetén illetve epiphyseolisis acuta esetén a megkísérelt fedett vagy nyílt repositio eredményei nem voltak megnyugtatóak, mert gyakori volt az ízületi porc és a combfej elhalása, amely a csípőízület mozgásainak jelentős beszűküléséhez vezetett. (Vízkelety szerk., 2002)
Mozgásanyag
A műtét után a szakintézetben kezdik meg a gyermek tornáztatását a csípőízület tehermentesítése mellett, majd a felkelés, állás és a járás előkészítését a rögzítésnek megfelelő korlátozásokkal.
A műtét utáni időszakra jellemző mozgásanyag megegyezik a csípőficamnál leírtakkal, és az ellenjavallt gyakorlatoktól is hasonlóképpen óvni kell a tanulókat, mint például az érintett oldal túlzott egyoldali terhelése, ugrások, futások, térdelések, és a csípőízület rotációját igénylő mozgások. (Gárdos-Mónus, 2003)
6.14.2.5. A lábak befelé vagy kifelé fordulása
Az acetabulum síkjának iránya és a combcsontnyak antetorsiójának foka (59. ábra) az első életévekben változik, és részben ezzel függ össze az alsó végtagok rotációs helyzete.
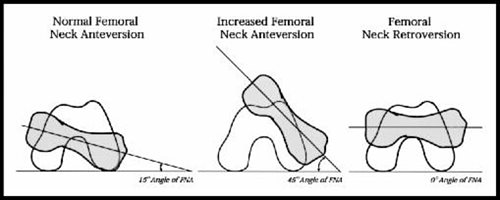
59. ábra: A jobb combnyak anteversiójának (előredőlésének) foka: a combfej-combnyak (szürke) és a femurcondylusok (fehér) által bezárt szög felülnézetben
Bal oldali kép (szemből): A felnőttkori combnyak anteversiójának mértéke 15 fok
Középső kép: Fokozott combnyak anteversio (45 fok)
Jobb oldali kép (szemből): A combnyak retrovertált (hátradőlt) helyzete (0 fok)
(Forrás: http://www.institutmargalet.com/5.html, Letöltés: 2015. február 8.)
A járni kezdő gyermekek 15-20 %-a befelé forgatja az alsó végtagját, és nagyjából 5 %-a kifelé. (Vízkelety, 2002) (60. ábra)
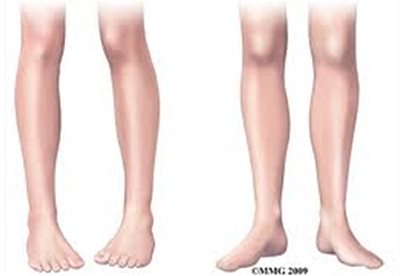
60. ábra: Az alsóvégtagok befelé és kifelé forgatása
(Forrás: http://www.southtexaspodiatrist.com/A-Intoeing-524.aspx, Letöltés: 2015.
február 8.)
A befelé forgatott alsóvégtagi helyzet a fokozott anteversio eredménye, amely a csecsemőkortól (60 fokról) felnőtt korig (12-15 fokra) változik, és a kifelé forgatás pedig a retrovertált combnyak helyzetére vezethető vissza.
A szülők rendszerint arról panaszkodnak, hogy a gyermek csúnyán, egymás felé fordított lábakkal jár. Tapasztalható, hogy az alsó végtagok befelé vagy kifelé rotált állása fekvő és ülő helyzetben is megmarad. Nyújtott végtag mellett vizsgálva a csípőízület rotációját, azt tapasztaljuk, hogy a befelé forgatott lábbal járó gyermekeken a befelé rotáció, kifelé forgatott lábbal járó gyermekeken a kifelé rotáció fokozott mértékű.
Ez a rotációs rendellenesség általában 4-5 éves korra spontán korrigálódik, de még a serdülőkorig is várható javulás.
Az egész alsóvégtag kóros rotációs helyzetétől elkülönítendő a lábszár rotációs deformitása és az előláb adductiójából származó befelé fordult helyzet. (Vízkelety, 2002)
A legjobb nem kezelni a deformitást, de az aggódó szülőkkel szemben ez sokszor megvalósíthatatlan. (Vízkelety, 1994)
Ha járást zavarja, műtétileg korrigálható. (Vízkelety, 2002)
6.14.2.6. A csípőbetegségek differenciáldiagnosztikája
Az összefoglaló táblázat segítségével gyorsan tájékozódhatunk az életkor, és a tünetek alapján a felmerülő csípőízületi eltérésekről.
Csípőbetegségek differenciáldiagnosztikája
| Diagnózis? | Életkor | Fő tünet | Röntgenjel | Ultra-hang | Egyéb |
| Instabilitás | 0-4 hó | luxálhatóság | ? | + | - |
| Luxatio | 0 hó | repositiós-luxatiós jel | + | + | - |
| Dysplasia | 0 hó | mozgáskorlátozottság | + | + | - |
| Perthes-kór | 3-11 év | intermittáló sántítás | + | + - | - |
| Arthritis transitorica | 2-12 év | hirtelen kezdet, sántítás, mozgáskorlátozottság | - | + | torokgyulladás vagy más infekció előzi meg |
| Epiphyseolisis capitis femoris | 11-14 év | térd-, combfájdalom, kifelé rotált végtag | + | - + | dystrophia adiposogenitálisos alkat |
Forrás: Vízkelety szerk., 2002, 208. old.
6.15. A térdízület felépítése és gyermekkori betegségei
6.15.1. A térdízület felépítése
A térdízület az emberi test legnagyobb méretű és legbonyolultabb felépítésű ízülete, melynek alkotásában a combcsont distalis végrésze, valamint a tibia proximalis végrésze vesz részt.
Az ízület alkotásában részt vesz közvetlen a comb- és a sípcsont, illetve a patella. Az ízület alkotásában csak másodlagosan vesz részt a fején tapadó szalag révén a fibula (szárkapocscsont).
Az ízületben kettős ízületi fejet, és kettős ízületi árkot találunk. Condylus medialis et lateralis femoris alkotja a fejet, az árkot meg a tibia felső részén lévő külső, belső ízületi felszín. Az ízületi fejek és árkok között lényeges alak- és terjedelembeli különbség van. E különbségek eltűntetésére (incongruencia kiegyenlítésére) az ízületi mozgásokban is szerepet játszó sarló alakú, rostporcból álló lemezek (meniscus lateralis et medialis) illeszkednek az ízületi felszínek közé. A térdízület ízületi tokjába beágyazva található a térdkalács (patella), egy gesztenye alakú, lapos csont, mely jól kitapintható. (61. ábra)
61. ábra: A térdízület felépítése
(Forrás: http://www.debreceniortopedia.hu/terd.html, Letöltés: 2015. február 15.)
A térdízületet az ízületi tokon kívüli és belüli szalagok erősítik:
Tokon belüli szalagok:
- Elülső keresztszalag (lig. crutiatum anterius)
- Hátulsó keresztszalag (lig. crutiatum posterius)
Külső szalagok:
- Legjelentősebbek ún. collateralis szalagok, melyek gátolják az ízület oldalirányú mozgását (lig. collaterale fibulare et tibiale)
- A legerősebb külső szalag a térdkalácsszalag (lig. patellae), ami a quadriceps inának felel meg.
- Az ín a patella közbeiktatásával a sípcsont érdességén (tuberositas tibiae) tapad.
A térdízület a könyökhöz hasonlóan két tengelyű, csapó-forgó ízület (trochoginglymus), melynek mozgásai:
- Flexio-extensio: behajlított térdnél az oldalszalagok lazábbak, extensionál megfeszülnek, ezért 180 fok (-5-10 FOK)-nál további extensio nem lehetséges, és a hyperextensiot gátolja még az erős hátsó ízületi tok és az oldalszalagok feszülése;
- Rotatio (kismértékű): ismerünk szándékos/akaratlagos forgatást (a térd hajlított helyzete mellett) és önkéntelent.
6.15.2. A térd és a lábszár betegségei
6.15.2.1. Genu varum – crus varum („O” láb)
A deformitás lényege, hogy a comb és a lábszár tengelye a test középvonala felé nyitott szöget zár be. (62. ábra)
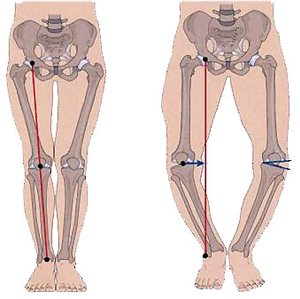
62. ábra: Bal oldalon: a fiziológiás tengelyállás
Jobb oldalon: genu varum
(Forrás: http://orthoaerzte.ch/bein-achskorrektur/#lightbox/0/,
Letöltés: 2015. február 8.)
Előfordulás
Csecsemőkorban, kisgyermekkorban fiziológiás is lehet, amely később a növekedés során enyhe genu valgumba megy át, és 8-10 éves korig spontán korrigálódik. Az ennél idősebb korban jelentkező, és fokozatos romlást mutató formák kórosak és korrekciót igényelnek.
Fiúkat és lányokat egyformán érint.
Kórok
A térd tengelydeformitása kialakulhat ismert és ismeretlen okból is. Számos ok vezethet genu varumhoz:
- csontanyagcsere-zavar (pl. rachitis);
- veleszületett kötőszöveti gyengeség, és laza szalagok;
- a lábszárcsont vagy a combcsont térd közeli növekedési porcának károsodása;
- rossz helyzetben rögzült combcsont- és sípcsonttörések;
- kompenzatorikus jelleggel az abductiós csípőkontraktúra következményeként.
Tünetek
A deformitás rendszerint kétoldali, és kisgyermekkorban tünetmentes. A szülők általában csupán a deformitás miatt keresik fel a szakorvosokat, később a gyors kifáradás, a terhelést követő fájdalom, és a bizonytalan járás is gondot okozhat.
Kezeletlen esetben, felnőttkorban a térdízület egyenetlen terhelése miatt - a mediális (belső, a test középvonalához közelebb eső) rész túlterhelése - korai arthrosishoz, és térd instabilitáshoz vezethet. (63. ábra)
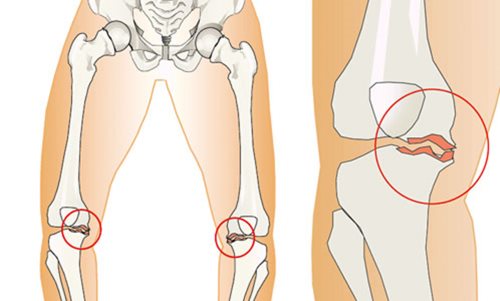
63. ábra: Genu varumnál a térdízület medialis része túlterhelődik
(Forrás:
http://www.premiumknie-patienten.de/cps/rde/xchg/ae-premiumknie-de-de/hs.xsl/7563.htm
, Letöltés: 2015. február 9. )
Kezelés
Fontos a kórok tisztázása és a deformitás kialakulásának megelőzése, például a rachitis felismerése és kezelése. Kisgyermekkorban enyhe, fiziológiásnak tekinthető elváltozásnál kezelés nem szükséges. Idősebb korban a kifejezett deformitást, mint prearthrosisos tényezőt kell tekintenünk, mely műtétet (korrekciós tibia osteotomia) indokol. (Vízkelety szerk., 2002)
6.15.2.2. Genu valgum - crus valgum („X” láb)
Genu valgum esetén a combcsont és a lábszár tengelye kifelé nyitott szöget zárnak be. A térdízület leggyakoribb deformitása.
Tünetek
Összezárt térdek mellett a belbokák közötti távolság jelentősen megnő, és ez a távolság cm-ben is mérhető. Gyakran genu recurvatummal együtt észlelhető. Kisgyermekkorban, ha a belbokák távolsága nem haladja meg a 3-5 cm-t, még nem tekinthető kórosnak. Rendszerint a sarkak enyhe valgus állásával jár együtt, és a szülők a gyermeket a csúnya járása miatt viszik orvoshoz. (64. ábra)
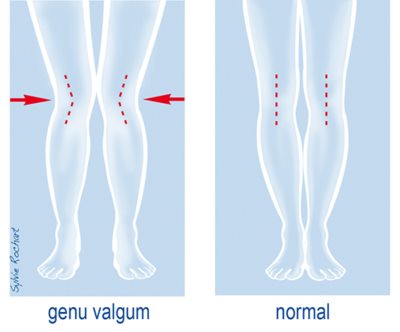
64. ábra: A genu valgum és a normál tengelyállás
(Forrás:
http://www.docvadis.fr/cpsu/page/notre_guide_prevention/prevenir_les_complications/mon_enfant_a_les_jambes_deformees_en_dedans_que_faire.html
, Letöltés: 2015. február 9.)
Előfordulás
Gyermekkorban gyakran fiziológiás, spontán korrekciójára a növekedés során 8-10 év körül számíthatunk.
Kórok
Az elváltozás oka lehet ismeretlen és ismert. Az ismert okok hasonlóak a genu varumnál leírtakhoz:
- csontanyagcsere zavar, pl. rachitis;
- kötőszöveti gyengeség, laza szalagok;
- a sípcsont vagy a combcsont térd közeli növekedési porc lateralis (külső, a test középvonalától távolabb eső) részének károsodása;
- tengelydeformitással gyógyuló combcsont- és lábszártörések;
- a belső oldalszalag traumás sérülését követő lazaság;
- kompenzatorikus jelleggel adductiós csípőkontraktúrát követően.
Felnőttkorban a kifejezett valgus helyzet praearthroticus tényező, mivel a terhelés tengelye a lateralis (külső) részen halad át, jelentősen túlterhelve azt.
Kezelés
Szintén nagyon fontos a kórok tisztázása, korai kezelése még a deformitás kialakulása előtt (pl. D-vitamin adása rachitis ellen).
Amennyiben a térd tengelydeformitásához társul a sarok valgus helyzete is, akkor a supinatios sarokemelésen és a lábtornán kívül más teendő nincsen.
Súlyos esetekben a műtét indokolt, a folyamat praearthroticus jellege miatt. (Vízkelety szerk., 2002)
6.15.2.3. Genu recurvatum
A térdízület fokozott extensióját 20 fokon felül kórosnak tartjuk. (65. ábra) Az elváltozás születéskor is fennállhat, de gyakran csak a járás kezdete után veszik észre. Vannak enyhe formái, amelyek minden kezelés nélkül rendeződnek. Része az általános ízületi lazaságnak is.
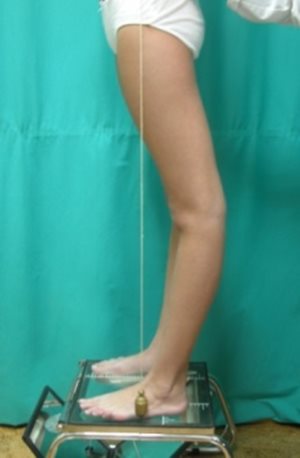
65. ábra: Genu recurvatum
(Forrás:
http://www.santonjatrauma.es/servicios/desaliniaciones-de-los-miembros-inferiores/
, Letöltés: 2015. február 9.)
Másodlagos genu recurvatum alakulhat ki bénulásos állapotban.
Ha nem oldódik meg korán a térdízület kóros helyzete, másodlagos lágyrész- és csontelváltozások fejlődnek ki.
Idősebb korban a térdízületi luxatio és subluxatio esetén műtét javasolt. (Vízkelety, 1994)
6.15.2.4. Osteochondritis tuberositas tibiae (Schlatter-Osgood-féle megbetegedés)
A tuberositas tibiae juvenilis (ifjúkori) osteochondorosisa (csontosodási zavara). (66. ábra) A tuberositas tibiae a négyfejű combizom tapadási helye (a patella-ín segítségével).
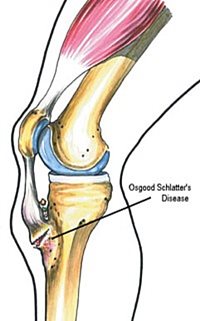
66. ábra: Schlatter-Ogood-féle megbetegedés
(Forrás: http://injuryfix.com/archives/osgood-schlatters.php, Letöltés: 2015. február 8.)
Előfordulás
11-16 év között a leggyakoribb, és egyformán érinti a fiúkat és a lányokat.
Kórok
Egyesek szerzők csontosodási zavarnak, mások nem fertőzéses eredetű csontelhalásnak, és akadnak, akik túlerőltetésnek tartják.
Tünetek
A tuberositas tibiae- nek megfelelően duzzanat látszik. Heves fájdalom a tuberositas tibiae direkt nyomására. Ellenállással szembeni térdnyújtásra szintén fájdalom jelentkezhet.
Kezelés
A csontosodási zavar általában két év alatt gyógyul. Konzervatív kezelésre jó reagál, ami néhány hetes-hónapos pihentetést, és testnevelés alóli felmentést jelent.
Mozgásanyag
A rögzítés vagy műtét után térdhajlításokat végeztetünk, és a feszülő combizom működését óvatos nyújtással javítjuk. A további feladat a teljes nyújtás elérése, és a térdízület funkcióképességnek helyreállítása. Ellenjavallt az ugrás, a rúgás, a guggolás, a nagyobb terhek emelése és hordása a helyreállításig. (Gárdos-Mónus, 2003)
6.15.2.5. Chondromalatia patellae
A patella (térdkalács) ízületi porcfelszínének körülírt károsodása, lágyulása.
Kórok
Szerepet tulajdonítanak a térdkalács ízfelszínét érintő alaki rendellenességeinek, traumáinak, amely az ízfelszín egyenetlenségével jár.
A porc károsodásának súlyossága szerint I-IV. stádium különíthető el, ahol az I. stádium a legenyhébb felpuhulást, felrostozódást mutatja, míg az V. stádium a kiterjedt porcfekélyek megjelenésére utal.
Tünetek
Hajlított térddel való ülés, lépcsőn lefelé járás, guggolásból felállás heves térdkalácsfájdalmat válthat ki. A térdkalácsra gyakorolt direkt nyomás, vagy a térdkalács befelé vagy kifelé történő elmozdítása fájdalmat provokál.
Kezelés
Kezdetben konzervatív kezelés ajánlott. Pihentetésre, non szteroid gyulladáscsökkentőkre szűnnek a panaszok. Ezt követően fizioterápia, úszás, intenzív combizom erősítés javasolt.
Jó módszer, ha arthroscopiával felfrissítik a térdkalács fekélyeinek alapjait. Súlyos esetben szóba kerül a tuberositas tibiae előemelése, vagy a térdkalács belső felszínének protézissel történő pótlása.
6.15.2.6. Luxatio habituális patellae (szokványos térdkalácsficam)
A patella (térdkalács) a térd minden hajlítására lateral felé luxálódik.
Tünetek
A patella luxatiós eltérése jól látható, tapintható, amely a térd behajlításakor tapasztalható. (67. ábra)
67. ábra: A szokványos térdkalácsficam
(Forrás: http://mentakozpont.blogspot.hu/2010/10/fajdalmas-terdkalacs.html,
Letöltés: 2015. február 9. )
Ha a térdet megpróbáljuk behajlítani úgy, hogy kezünkkel a patellát a helyén tartjuk, és megkíséreljük megakadályozni a luxatiót, akkor 30-40 foknál nagyobb térdhajlítást nem tudunk elérni.
A gyermekek gyakran nem tudnak megfelelni a korcsoportjukkal szemben támasztott sport-, és tornakövetelményekkel.
Kórok
Az elváltozás oka a m. quadriceps femoris kontraktúrája, mely lehet veleszületett is, de leggyakrabban az izomba adott injekciók (elsősorban antibiotikumok) okozzák. Bizonyos esetekben megfigyelhető a tuberositas tibiae lateralisabb helyzete, és a lateralis képletek feszessége (vastus lateralis, tractus iliotibialis).
Kezelés
Mivel a térdkalács a luxatiója közben minden alkalommal átcsúszik a combcsont térdfelőli végrészének külső, kiemelkedő szélén, porcfelszíne idővel károsodhat. Ezért indokolt minél hamarabb megoldani a rendellenességet.
A műtétek közös eleme a kontraktúra nyújtása, és a térdízület lateralis tokjának bemetszése, és a mediális szűkítése, és a tuberositas tibiae ventrolateralizatiója.
A rögzítést és a korai aktív mozgásokat együtt kell megoldani, és a rehabilitáció célja a lateralis képletek feszülésének oldása és a vastus medialis, illetve az adductor izomzat erősítése. Az aktív quadriceps tornát hosszú ideig kell végezni. (Vízkelety szerk., 2002)
6.16. A láb felépítéses és gyermekkori betegségei
6.16.1. A láb felépítése
Az emberi láb csontváza 3 részre tagozódik:
- Lábtő
- Lábközép
- Lábujjak
68. ábra: A láb szerkezete
(Forrás: http://edzesonline.hu/cikk/1462/tokeletes_szerkezet_emberi_lab,
Letöltés: 2015. február 18.)
Lábtő (tarsus):
Csontos vázát két köbös csont alkotja. Tekintve, hogy a test súlya a lábtőcsontokra nehezedik, e csontok sokkal fejlettebbek, mint a kéztőcsontok:
- Ugrócsont (talus)
- Sarokcsont (calcaneus), itt tapad az Achilles-ín
- Sajkacsont (os naviculare)
- Köbcsont (os cuboideum)
- 3 ékcsont (os cuneiforme)
A láb hátsó szakaszán a lábtőcsontok egymás fölött, középen és elől egymás mellett helyezkednek el.
A láb csontjain két csontsort figyelhetünk meg:
- Medialis sor: ugrócsont, sajkacsont, 3 ékcsont, 3 lábközép csont (I.-III.) az ujjpercekkel
- Lateralisan: sarokcsont, köbcsont, IV.-V. lábközépcsont az ujjpercekkel
Lábközép (metatarsus):
Csöves csontok, a lábfej középső részében. Az 5 db lábközépcsont között a II. a leghosszabb.
Lábujjak (digiti pedis):
A lábujjak csontjai vagy lábujjperc csontok (phalanx) csöves csontok az ujjakban, melyek megfelelnek a kézujjak csontjainak, és számuk 14 db. Az öregujjak neve hallux.
A láb ízületei:
- Bokaízület: anatómiai értelemben ez két ízületből áll: a felső ugróízületből (articulatio talocruralis), melyben a flexio-extensio jöhet létre, és az alsó ugróízületből (articulatio talotarsalis), melyben a pronatio-supinatio jöhet létre.
- Chopart ízületi vonal: mozgástanilag nem önálló ízület, hanem két lábtőízület (az ugrócsont és sajkacsont, valamint a sarokcsont és köbcsont közötti ízület) által alkotott „S” betűre emlékeztető ízületi vonal. (69. ábra)
- Lábtő-lábközép ízületek (art. tarsometatarseae): Feszes ízület, minimális mozgással. Az ízületi vonalat Lisfanc-féle vonalnak is nevezzük. (69 . ábra)
- Lábközép-lábujjpercek (art. metatarophalangeae): Korlátozott szabadízület, melyben létrejövő mozgások: flexio-extensio, abductio-adductio.
69. ábra: A Lisfranc és a Chopart ízületi vonal
(Forrás: http://bestway2remove.com/chopart-amputation, Letöltés: 2015. február 18.)
A láb boltozatos szerkezete
A láb boltozatos szerkezete biztosítja, hogy a testsúlyt biztosan tudja tartani, és rugalmasan tudja közvetíteni a talaj felé. Az egészséges láb három ponton támaszkodik (a sarokcsont, az első és az ötödik lábközépcsont fejecse), és a három pont között három boltozat található (70. ábra). Optimális esetben van egy harántboltozat a két elülső pont között (első és ötödik lábközépcsont fejecse), és van egy belső (sarokcsont gumója és első lábközépcsont fejecse) és egy külső hosszboltozat (sarokcsont és az ötödik lábközépcsont fejecse között). (70. ábra) A harántboltozat filogenetikailag adott, és újszülött korban is megfigyelhető, a hosszboltozatot viszont meg kell szerezni a felállás és a járás időszakát követően. A boltozatok fenntartásában izmok és szalagok vesznek részt, amelyek a lábizmok használatával erősödnek és alakítják ki a hosszboltozatot. (Szepesi, 2002)
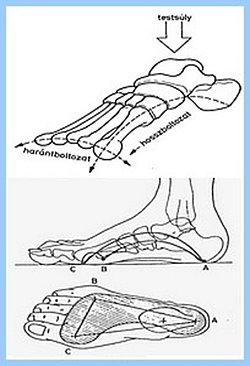
70. ábra: A láb boltozatos szerkezete
(Forrás: http://edzesonline.hu/cikk/1462/tokeletes_szerkezet_emberi_lab,
Letöltés: 2015. január 30.)
6.16.2. A veleszületett lábdeformitások
A veleszületett lábdeformitások két csoporta oszthatók:
- Frontalis síkban előforduló deformitások, melyek lehetnek: pes varus, pes valgus, pes abductus, pes adductus (sarlóláb), pes supinatus (mászóláb).
- Sagittalis síkban előforduló deformitások, melyek lehetnek: pes equinus (lóláb), pes calcaneus (sarokláb), pes cavus (vájt láb). (Kránicz, 2005)
6.16.2.1. Pes equinovarus congenitus (veleszületett dongaláb)
A láb leggyakoribb fejlődési rendellenessége, mely kezeletlenül vagy nem megfelelően kezelt esetben a járást rendkívül megnehezíti.
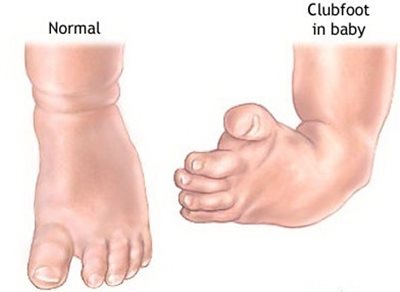
71. ábra: Az egészséges láb és a dongaláb különbsége
(Forrás: http://www.modrykonik.sk/group/1887/detail/, Letöltés: 2015. január 30.)
Tünetek
A láb csaknem valamennyi ízületét érintő veleszületett kontraktúrák sorozata jellemzi:
Equinus vagy lóláb állás: a felső ugróízületben plantarflexios kontraktúra van, és a m. triceps surae zsugorodott.
Varus helyzet: A dongalábas deformitás legfontosabb, meghatározó kontraktúrája, mely az ugrócsont körül, valójában az alatt jelenik meg. A varus a középvonal felé való elhajlást jelenti.
Adductus helyzet: Az előláb mediál felé (a középvonal felé) hajlik.
Plantiflexus helyzet: Az előláb (a Chopart ízületben) a lábtőhöz képest további talpi hajlításban van. (Kránicz, 1979)
Előfordulás
Gyakorisága 1 ezrelék az élveszülöttek között, és fiúknál kétszer gyakoribb, mint lányoknál. Az esetek felében kétoldali, és 10 %-ban mutatható ki öröklődés. (Vízkelety, 1994)
Kórok
A dongaláb kóreredetének magyarázata már a Hippokratészi Tanokban is megtalálható. A leginkább elfogadott multifaktoriális felfogás szerint a veleszületett strukturális dongaláb genetikai és környezeti tényezők együttes hatására jön létre. A családi halmozódás egyértelműen kimutatható, és a környezeti provokáló tényezők között az intrauterin mechanikai rendellenességek vethető fel. (Kránicz, 2005)
Kezelés
Újszülött korban a születés után (az újszülött osztályon) azonnal megkezdhető a láb passzív tornáztatása és mozgatása a kontraktúrákkal ellentétes irányban, melyet végezhet az újszülött osztály nővére, gyógytornász, avagy a szülő is. Az aktív mozgások kiváltása, a talp bőrének ingerlésével történik (ujjal vagy fogkefével). (Karski-Wosko, 1989)
Hagyományos redresszió
Lehetőség szerint egy hetes korban (5.-7 napon) megkezdhető a szakaszos gipszredresszió. A szakaszos gipszredresszió a Lorenzi elveknek megfelelően, technikailag fordított sorrendben történik. (Kite, 1930)
Ponseti-szerinti redresszió
Világszerte elterjedt módszer a dongaláb kezelésében az ún. Ponseti módszer. A redresszióra vonatkozó általános elvek ugyanazok, mint a hagyományos módszernél, de Ponseti szerinti gipszelés esetén másként alakul a korrekció sorrendje. A gipsz célja a kézi redresszióval elért eredmény megtartása, nem pedig az erőltetett korrekció. Általában a kézi manőverek eredményeként az equinus kivételével minden kontraktúra korrigálható. Ponseti-technika esetén 6 hetes kortól végzik a percután (bőrön át) Achillotomiát (az Achilles-ín műtéti átmetszését), melynek célja az equinus kontraktúra megoldása. Ezt követően 3 hónapig speciális Denis-Brown típusú készülék (72. ábra) javasolt folyamatosan, majd csak éjjel, illetve nappal néhány órában 3-4 éves korig.
72. ábra: Denis-Brown típusú készülék
(Forrás: http://www.zdravie.sk/choroba/50334/konska-noha-pes-equinovarus,
Letöltés: 2015. február 9.)
Mindkét esetben az elért eredményt a combtőtől az ujjak végéig érő, alápárnázott körös gipszkötéssel rögzítik, a térd 90 fokos hajlított helyzete mellett, úgy hogy az ujjak lábháti része látható legyen. (73. ábra) Eleinte hetente, majd kéthetente szükséges végezni a gipszcseréket a manőverek után, esetleges 1-2 hetes szünetek beiktatásával, a láb pihentetésére.
73. ábra: Hagyományos körkörös gipszkötés
(Forrás: Prof. Dr. Kránicz János képtárából)
A hagyományos gipszredressziót fél éves korig érdemes végezni akkor, ha a manuális redresszió során reményt látunk az equinus korrigálására is. Azonban fél éves kor után a maradvány tünetek miatt műtéti beavatkozás szükséges.
A konzervatív vagy műtéti kezelés befejezése után szükség van a láb mozgatására és az izmok erősítésére különböző fizioterápiás módszerekkel, mozgásterápiával.
A járáshoz elegendő a konfekció cipő, de szükség lehet az úgynevezett antivarus cipőre is, amely egyenes talptengelyű és a belső oldalon előrevezetett kéregrésze van. (Ponseti és Smoley 1963; Ponseti, 1992)
Rehabilitáció
A konzervatív és a műtéti kezeléseket követően a rehabilitációt szervezett körülmények között, speciális dongaláb szakrendelésen célszerű végezni.
A rehabilitáció legfontosabb feladatai a következők:
- kontraktúrák oldása;
- passzív korrekciós mozgatás;
- aktív korrekciós mozgások kiváltása;
- a lábszár és a lábizmok erősítése;
- a gyengült izomcsoportok elektromos ingerlése;
- járástanítás, járáskorrekció;
- passzív tartó és rögzítő sínek alkalmazás;
- életmódbeli és pályaválasztási tanácsadás.
A speciális dongaláb szakrendelés célja, az esetlegesen felmerülő problémák orvoslása, és a betegek nyomon követése: az ortopéd cipővel, a redresszáló cipővel, a műanyagsínnel, illetve antivarus cipővel való ellátás.
A gondozások során gyakran feltett szülői kérdés a lábszár izomzat atrophiájára irányul, amely elsősorban egyoldali dongaláb esetén szembetűnő. A lábszár atrophiája tulajdonképpen a dongaláb patológiájának része, és nem tekinthető szövődménynek, inkább velejárójának. A lábszár atrophiája mellett a láb hossznövekedése is gátolt lehet, amely egyoldali dongalábas betegek esetében megnehezíti a konfekció cipő vásárlását, vagy egyéni funkcionális megoldás (a cipő orrának kitömése vattával az érintett oldalon) válik szükségessé. (Az Egészségügyi Minisztérium szakmai protokollja,
http://www.kk.pte.hu/docs/protokollok/ORTDongalab_P.pdf, Letöltés: 2015. február 9.)
6.16.2.2. Pes calcaneovalgus congenitus (veleszületett lúdtalp, sajkaláb, hintaláb)
Ez a veleszületett lábdeformitás a dongaláb pontos ellentétjeként fogható fel, egyetlen azonos sajátossággal, az equinus kontraktúrával. A sajkalábnak is több típusa van, de valamennyinek az a jellemzője, hogy a talus (ugrócsont) függőlegesen helyezkedik el, és így, ha a gyermek feláll, akkor a láb közepét terheli és sem az ujjak, sem a sarok nem terhelődik (74. ábra).
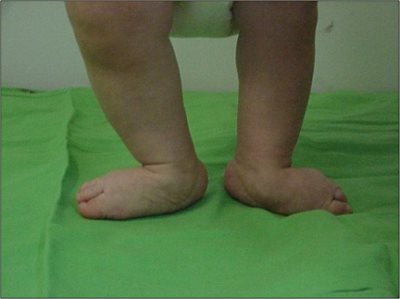
74. ábra: A veleszületett lúdtalp hintalovat utánzó képe
(Forrás: Saját kép)
Előfordulás
Gyakorisága 1 ezrelék, és a lányoknál kétszer gyakoribb, mint a fiúknál. Egy vagy mindkét oldali láb lehet érintett.
Kórok
Pontosan nem ismerjük, de sok esetben csak méhen belüli tartási rendellenességnek minősíthető, és az esetek egy részében családi előfordulás is igazolható.
Kezelés
Az esetek több mint 2/3-ában műtétre van szükség. (Szepesi, 2002)
Szöveti lazító technikák alkalmazása:
- masszázs;
- meleg kezelés;
- zsályapakolás, zsályafürdő;
- lágyrész-technikák alkalmazása;
- az ízületek passzív mozgatása.
6.16.2.3. Pes adductus (sarlóláb)
A pes adductus a dongalábhoz hasonló veleszületett deformitás. Sajátsága, és a legfontosabb dongalábtól való különbözősége, hogy a sarok nincs varusban, inkább a valgus helyzet jellemzi, míg olyan dongaláb nincs, ahol a sarok ne lenne varusban.
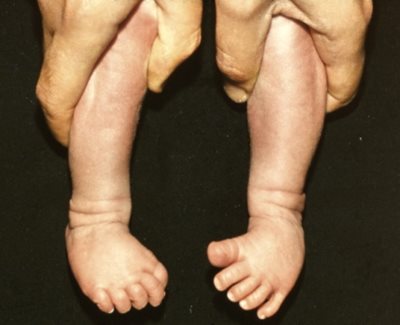
75. ábra: A sarlóláb
(Forrás: Prof. Dr. Kránicz János képtárából)
Kórok
Az intrauterin életben kialakult tartási rendellenességnek tekinthető.
Kezelés
Az esetek túlnyomó részében a konzervatív kezelésre nagyon jó eredményt mutat, makacsabb esetek viszont csak műtéttel korrigálhatóak. Spontán korrekció is van, de gyakran szükséges passzív és aktív tornát végeztetni a talp bőringerlésével (ujjunk, fogkefe) a láb aktív extensioját és pronatioját válthatjuk ki. (Kránicz, 2005)
6.16.2.4. Pes supinatus (mászóláb)
Tünetek
A láb formája a fára mászást utánozza. Ebben az esetben a sarok valgusban van, és soha nincs equinus contractura. (76. ábra)
Kórok
A tartási rendellenesség az intrauterin életben alakul ki.
Kezelése
Konzervatív kezelésre nagyon jó eredményt mutat a spontán korrekció lehetősége mellett.
Mozgásterápia
Passzív torna: Rögzített sarok mellett az előlábat elsősorban pronatios irányban mozgatjuk. A gyakorlatsort a szülők a későbbiekben otthon végzik.
Aktív torna: A talp és a lábhát külső részének bőringerével korrekciós pronáló, és ujj extendáló mozdulatok kiváltása.
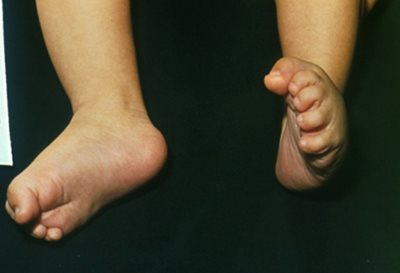
76. ábra: A mászóláb
(Forrás: Prof. Dr. Kránicz János képtárából)
6.16.3. A gyermekkori szerzett lábdeformitások
6.16.3.1. Pes planus (pes planovalgus, lúdtalp, bokasüllyedés)
A statikai lábdeformitások közül a lúdtalpat tekinthetjük a leggyakrabban előforduló eltérésnek, melyet népbetegségszámba menő lábdeformitásnak nevezhetünk. Lúdtalpról beszélünk, ha a sarok kifejezett valgus állásban van (77. ábra), és a hosszboltozat lesüllyedése mellett a talusfej és az os naviculare medialisan a talp felé elődomborodik (78. ábra) (Vízkelety, 2004)
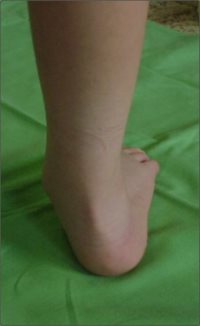
77. ábra: A sarok valgus helyezete hátulnézetben
(Forrás: Saját kép)
Formái:
- Pes planovalgusról beszélünk, ha a láb boltozatos szerkezetének csökkenése mellett a sarok valgus állása kifejezett.
- Pes transversoplanusról beszélünk akkor, ha a láb harántboltozatának süllyedése dominál. (Szepesi, 2002)
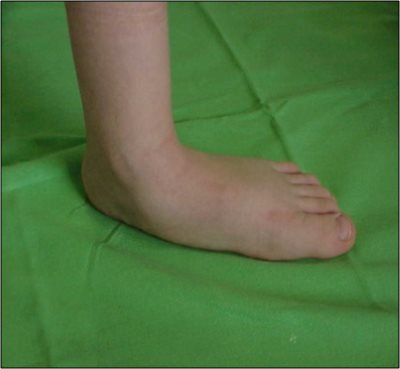
78. ábra: A lúdtalp képe a belboka felől oldalról a medialis hosszboltozat süllyedésével
(Forrás: Saját kép)
Előfordulás
Minden életkorban. Általánosságban a lakosság 80 %-ánál észlelhető kisebb vagy nagyobb fokú lúdtalp, de csak kevés esetben van szükség ortopédiai kezelésre.
A gyermekkor bizonyos szakaszában különösen nagy a lúdtalp kialakulásának veszélye, melyek a következők:
- Az állás és járás kezdetekor, ha a türelmetlen szülők a gyermeket túl korán elkezdik állítani és járatni, akkor az erre a munkára még felkészületlen izmokat túlterhelik. A kúszás, majd a mászás során erősödnek az izmok, és ha felkészültek a terhelésre, akkor áll fel, és kezd el járni a gyermek, majd állandóan változtatja a verticalis és horizontális testhelyzeteket, amikor érzi a lábizmok fáradását.
- Az óvodás- és iskoláskor kezdetén a megváltozott terhelés jelent veszélyt a láb számára. Amikor a megnövekedett terhelést ellensúlyozni kell az izmok ellenálló-képességének növelésével vagy a külső támasztórendszerek segítségével, hogy ne alakuljon ki a lábizmok korai fáradása, és a kedvezőtlen ízületi helyzet a belső szalagok túlnyúlásával.
- A pubertáskori gyors növekedés és súlygyarapodás szintén egy túlterhelési veszélyt rejt magában, amikor oda kell figyelni a terhelés és teherbíró-képesség arányára.
- A mozgásszegény életmód is elősegíti a lúdtalp kialakulását. A mesterséges talajon való járás nem jelent inger a láb izmai számára, ezért a lábizmok gyengüléséhez vezet, amit már csak a nem megfelelő lábbeli viselésével tudunk tovább rontani, melyben a lábujjak nem képesek mozogni.
Kórok
Egy túlterhelés eredménye, amely a mesterséges körülmények okozta túlzott vagy helytelen igénybevétel következménye.
Klinikai kép
A lúdtalp különböző életkorokban különböző formában jelenik meg.
A láb boltozatos szerkezete csak 1-2 éves korban, már járó gyermeknél, a terhelésre és a lábizmok használatára kezd kialakulni. Ezért a csecsemők lába „lúdtalpasnak” tűnik, mert még valójában nincsenek boltozatai, azokat talpi zsírpárna tölti ki. (Vízkelety, 1994)
Eleinte a lábat funkcionális gyengeség jellemzi, és leggyakrabban a már álló gyermeknél a boltozatok hiánya mellett a sarok valgus állása jellemző. A lúdtalpas kisgyermek fájdalmakra nem panaszkodik, hanem a láb „elfáradásáról” számol be.
A növekedés kapcsán egyre nagyobb testsúly nehezedik a lábra, és serdülőkorban a nagyobb igénybevételt már a lábizmok megfeszülésével támogatja a gyenge szalagrendszert. Az állandó izomfeszülés viszont már fájdalmakhoz, gyulladáshoz vezet. Ekkor már lúdtalpat a fixált muscularis rögzítettség jellemzi, ami nem korrigálható, és a szalagok zsugorodása révén átmegy ligamentáris lúdtalp formájába. Ha a betegség tovább halad, akkor az ízfelszíneken megjelenő arthrotikus jelenségek hatására a csontos merevség stádiuma alakul ki. (Szepesi, 2002)
Kezelés: A lúdtalp kezelése kapcsán az elsődleges szempont mindig a megelőzés.
- Az újszülött és a csecsemő lábára nem kell cipőt húzni addig, amíg nem jár, mert a cipőben nem tudnak szabadon mozogni a lábujjak, és erősödni a lábizmok.
- Ne állítsuk és járassuk a gyermeket, ha erre a terhelésre még nem áll készen az alsóvégtag izomzata, hanem várjuk ki türelemmel, amíg a csecsemő magától feláll és elindul, ekkor viszont biztosítsunk megfelelő kérges sarokrésszel ellátott lábbelit.
- Az óvodában és a gyermekkori lúdtalp kezelésében nagy szerepe van lábizmok erősítésének, melyek a boltozatot tartják fenn. A lábujjhegyen járás, a külső talpélen bekarmolt ujjakkal járás, a lábujjakkal tárgyakat felszedő gyakorlatoktól a láb izmainak erősödését várhatjuk.
- A természetes talajon (homokos parton, gyepes területen) járás hangsúlyozása a nyári időszakban kiemelt fontosságú, amikor a proprioceptív ingerre a láb izmainak erősödése érhető el.
- A megfelelő lábbeli viselésével megelőzhető, illetve korrigálható a sarok valgus helyzete. A kérges sarokrésszel ellátott lábbeli megakadályozza a sarok bedőlését. A szupináló sarokrésszel ellátott lábbeli pedig korrigálja a bedőlt, valgus helyzetű sarokállást, megakadályozva annak további romlását, és a belső szalagrendszer túlnyújtását. (Szepesi, 2002)
A megfelelő lábbeli kritériumai (79. ábra):
- a láb hosszától 1 cm-rel nagyobb legyen, a lábujjak szabad mozgatásához;
- lekerekített orr, a lábujjak mozgatásához;
- kemény, kérges sarokrész, a sarok középen tartásához;
- szupináló sarokrész, a sarok valgus korrigálásához;
- hajlékony talp, a megfelelő gördülés biztosításához. (Bender, 2000)
79. ábra: A megfelelő lábbeli
(Forrás: http://www.salus-gyerekcipo.com/, Letöltés: 2015. január 30.)
6.16.3.2. Osteochondrosis calcanei (apophysitis calcanei)
A sarokcsont gumójának juvenilis (ifjúkori) osteochondrosisa (csontosodási zavara).
Tünetek
A sarok fájdalmas, és az Achilles-ín tapadásának megfelelően a csont kissé előemelkedik, illetve emellett a bőr piros és megvastagodott.
80. ábra: Apophysitis calcanei
(Forrás: http://kimfoot.com/wp-content/uploads/2011/05/calnc.jpg, Letöltés: 2015.
február 9.)
Előfordulás
8-13 év között, fiúknál gyakoribb és gyakran kétoldali.
Kezelés
A sarokcsont gumójának (tapadási felületének) gyulladása elsősorban fokozott megterheléskor okoz fájdalmat, de a cipő nyomása is kiválthatja. A kímélés és a sarokmagasítás rendszerint megszűnteti a panaszokat. (Vízkelety, 2002)
Irodalomjegyzék
- Bender Gy. (2000): Gyermekláb-gyermekcipő. Golden Book, Bp.
- Gárdos M.-Mónus A. (2003): Gyógytestnevelés. Plantin-Print Bt., Bp.
- Karski T, Wosko I (1989): Experience in the conservative treatment of congenital clubfoot in newborns and infants. J Periatr Orthop, 1989;9:134-136.
- H.D. Kempf, J. Fischer (1993): “Rückenschule für Kinder”.
- Kite JH (1930): Non-operative treatment of congenital clubfeet: A review of one hundred cases. South Med J, 1930;23:337-345.
- Kránicz J. (1979): A veleszületett strukturális dongaláb korai sebészi kezelése. Kandidátusi értekezés, Pécs
- Kránicz J. (2005): Gyermekkori lábdeformitások. In: Szendrői Miklós (szerk.): Ortopédia tankönyve. Semmelweis, Bp. 382-389.
- Ponseti IV, Smoley EN (1963): Congenital clubfoot: the reults of treatment. J Bone Joint Surg, 1963;45-A:261-273.
- Ponseti IV (1992): Current concepts review. Treatment of congenital clubfoot. J Bone Joint Surg, 1992;74-A:448-453.
- Szepesi K. (2002): A láb betegségei. In: Vízkelety Tibor (szerk.): Az ortopédia tankönyve. Alliter, Bp.
- Tóth J. (2000): A mozgásszervek védelme gyermekkorban. Golden Book, Bp.
- Török Béla (1994): Funkcionális anatómia. Hotter-Minerva Nyomda Kft. Pécs
- Vízkelety T. (1994): Gyermekortopédia. Medicina, Bp.
- Vízkelety T. szerk. (2002): Az ortopédia tankönyve. Alliter, Bp.
| « Előző fejezet | Tartalomjegyzék | Következő fejezet » |
Események
Jelenleg nincs aktuális esemény.

















